1. Introducción
La mayoría de los radiólogos recordamos con desagrado errores que hemos cometido al informar un TC de cráneo en las guardias: desde la pequeña hemorragia subaracnoidea o subdural que no vimos a las 5 de la madrugada, a la supuesta trombosis de senos venosos durales en TC simple que tras realizar otras pruebas o consultar a compañeros con expe- riencia resultó ser una asimetría por hipoplasia de uno de los senos.
No podemos negar que los errores existen y debemos conocer cuáles son sus causas y los fallos más frecuentes para analizar con especial interés aquellos que pueden suponer un mayor perjuicio para el paciente.
2. Objetivos
- Analizar la frecuencia de error diagnóstico en TC
- Valorar algunos de los escenarios más representativos donde encontramos errores o discrepancias significativas en TC craneal urgente.
- Proporcionar pautas para disminuir los errores diagnósticos en TC
Frecuencia de error diagnóstico en tc craneal urgente
Se estima que un radiólogo comete errores diagnósticos en un 4% de los informes que realiza. La mayoría de estos errores son poco significativos, y no suponen un grave riesgo para la salud del paciente. En TC craneal la mayor parte de los errores menores correspon- den a variantes anatómicas o a hallazgos con poca relevancia clínica. Las causas que se describen en la literatura son, de mayor a menor frecuencia: calcificaciones inespecíficas, infarto lacunar crónico, sinupatía crónica, ventriculomegalia, enfermedad isquémica peri- ventricular, falsos positivos de hemorragia en surcos, atrofia cerebral y hematomas subga- leales. Se considera un error menor el no describir pequeñas fracturas no desplazadas o contusiones si es en el contexto de un TCE grave que ya asocia otras lesiones significativas del mismo tipo.
Por contraposición a los errores menores, los errores mayores son los que, si no se corri- gen, pueden modificar el manejo inmediato del paciente y además requieren comunicación directa del hallazgo al clínico. Las discrepancias mayores en informes de TC craneal supo- nen entre un 0,1- 0,2%, siendo la mayoría falsos negativos (errores de percepción). Estos errores los cometen tanto los radiólogos en formación como en los que cuentan con más experiencia. Por ejemplo, un estudio publicado en Emergency Radiology (2006) comunica un 0,1% de discrepancias graves en informes de TC craneal urgente realizados por resi- dentes. Las discrepancias menores fueron el 3,5%. Los errores mayores más frecuentes en TC craneal urgente se describen en la Figura 1.
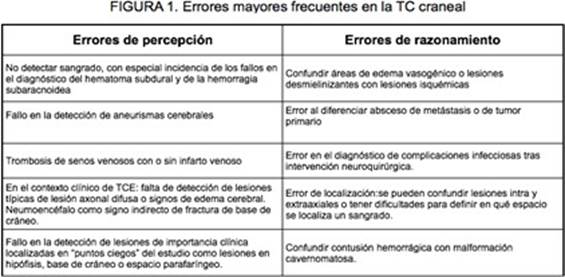
Es interesante conocer que las complicaciones postquirúrgicas cerebrales y el fallo en la detección de aneu-rismas son dos de las causas de litigio más frecuentes en neuroimagen (Kim y Shiroishi, 2012).
Casos representativos de error o discrepancia significativa en TC craneal urgente
Los escenarios en los que suelen aparecer errores de percepción o de interpretación son:
Escenario 1: Sangrado
- El hematoma subdural isodenso
El hematoma subdural (HSD) es la colección extraxial más frecuente y se presenta en el 5% de los pacientes con traumatismo. El hecho de no diagnosticar un HSD es poten- cialmente mortal. Es uno de los errores falsos negativos más frecuentes y graves en TC craneal. La hemorragia se clasifica como aguda (los 3 primeros días), subaguda (3 días a 3 semanas) y crónica (> 3 semanas) y la densidad en TC disminuye 1,5 Unidades Hounsfield por día hasta su resolución.
El HSD isodenso respecto al parénquima es el subagudo. Más raramente el HSD iso- denso puede ser agudo en pacientes con anemia (hemoglobina en suero < 8-10 g/dL). La TC con contraste (TCCC) permite la detección del HSD isodenso. Veremos captación dural, desplazamiento de venas corticales desde el cráneo y captación cortical.
- La hemorragia intracraneal oculta
Los tipos de hemorragia que no se diagnostican con más frecuencia son el HSD (espe-cialmente en localización frontal y parafalciana) y la hemorragia subaracnoidea (HSA) de localización interpeduncular. Debemos buscar con insistencia las colecciones subdurales agudas pequeñas, el falso negativo más frecuentemente descrito. La causa de la falta de detección suele ser fatiga, interrupciones, falta de atención o lectura rápida del estudio.
La TC tiene una alta sensibilidad para detectar la HSA traumática o no traumática. Sin embargo se ha estimado que uno de cada 20 casos de HSA puede no detectarse en el es- tudio inicial. La sensibilidad depende del tiempo de sangrado:
- En las primeras 12 a 24 horas del sangrado la sensibilidad de la TC se encuentra entre
el 91% y 98%.
- A partir de las 24 horas se reduce al 82%-84%
- A la semana es del 50%
Estos resultados mejoran si estamos atentos a ciertas localizaciones como las zonas declives del espacio subaracnoideo y los ventrículos: cisternas interpedencular, astas occi- pitales de ventrículos laterales, cisterna cuadrigémina y zonas inferiores de las cisuras de Silvio.
Si en TC simple inicial no vemos sangrado en un paciente con datos que orientan a HSA, debemos proceder a:
- Buscar imagen hiperdensa redondeada u oval en TC simple en localización que indique
la presencia de aneurisma trombosado.
- Si la sospecha es alta o hay discordancia con los datos clínicos, como aparición de focalidad neurológica, deberemos realizar Angio-TC para valorar presencia de aneurisma o
Además, podemos mejorar la detección del sangrado mediante dos medidas:
- Adición de reconstrucciones coronales. Modifica la interpretación de los hallazgos en el 25% de los pacientes. En particular mejora la visualización del sangrado orientado en el plano axial por volumen parcial, como el suelo de las fosas anterior y
- Elección adecuada de los valores de ventana. La ventana habitual de visualización del cerebro es estrecha (80W/40L) y el HSD pequeño es difícil de distinguir del El valor óptimo puede variar entre equipos pero es razonable empezar por una ventana 200W/50L.
- Existencia de lesión subyacente
Mediante estudio con angio-TC se encuentra una causa vascular en el 15% de los pa- cientes no seleccionados con hemorragia intraparenquimatosa (HIP) y en el 47% de los pacientes menores de 46 años. Por debajo de 50 años existen otros factores asociados a la etiología vascular: ausencia de HTA, presencia de HSA o hemoventrículo y localización de la hemorragia en lóbulos frontal o temporal.
En pacientes jóvenes con sangrado subdural sin antecedente de traumatismo se debe siempre valorar quiste aracnoideo como causa de base. En los casos de hemorragia que requieran intervención urgente, como craneotomía descompresiva o evacuación de hema- tomas, es conveniente descartar una lesión vascular subyacente que pueda complicar la cirugía.
Escenario 2: La sospecha de trombosis de senos venosos
Es un diagnóstico difícil, con numerosos errores potenciales de percepción y de interpre- tación. Hay que tener una buena orientación clínica a la hora de informar el estudio y ser consciente de la necesidad de indicar pruebas complementarias para obtener el diagnós- tico. El edema parenquimatoso con infarto venoso y hemorragia se puede producir aproxi- madamente en un 50% de los casos de trombosis venosa cerebral. Los datos que orientan a que un infarto cerebral pueda tener un origen venoso son la presencia de un infarto que no se ajusta al territorio de distribución de una arteria, afectación del tejido subcortical res- petando la cortical, y localizaciones múltiples o que afecten a más de un territorio vascular arterial. El pronóstico depende en gran medida de la rapidez con la que se realice el diag- nóstico y se instaure el tratamiento anticoagulante.
La existencia de frecuentes variantes anatómicas en las venas intracraneales y en los senos venosos dificulta la detección de trombosis. El seno transverso izquierdo es atrésico o presenta hipoplasia severa entre el 20 y 39% de la población, siendo el aspecto medial del seno el área más afectada. Se suele acompañar de diversos grados de hipoplasia homola- teral del seno sigmoideo y del seno yugular. Las granulaciones aracnoideas son estructuras normales que ocupan la luz del seno dural y pueden confundirse con trombosis focal del seno en TC o RM con contraste. Típicamente, pero no siempre, tienen intensidad de señal y atenuación similar al LCR. La localización característica es en la parte lateral del seno transverso, sin embargo se ven con mucha frecuencia en los senos sagital y sigmoideo. La bifurcación alta o asimétrica de los senos venosos en la confluencia puede simular trombo- sis en TC con contraste.
Escenario 3: Malformación cavernomatosa que simula contusión
Las malformaciones cavernomatosas tienen tendencia al sangrado intralesional repeti- do. En el contexto de un traumatismo es fácil confundirlas con contusiones hemorrágicas. Son lesiones hiperdensas redondeadas u ovales en TC sin contraste y presentan una apa- riencia variable en RM que depende del estadio de degradación de la hemorragia.
Diagnóstico diferencial:
- Las contusiones traumáticas suelen afectar a la porción anteroinferior de los lóbu- los frontales y temporales. En TC simple las contusiones aparecen como hiperdensidades corticales y subcorticales y suelen ser múltiples. Se acompañan de edema que va aumen- tando en estudios de
- La lesión axonal difusa es otro tipo de patología traumática cerebral que puede confundirse con cavernoma. Su detección es importante para la evaluación, tratamiento y pronóstico de los pacientes con TCE. Suelen ser lesiones pequeñas y múltiples, con loca- lización característica en la unión sustancia blanca-gris, esplenio del cuerpo calloso, gan- glios basales, cápsula interna y porción dorsolateral del La TC es poco sensible para detectar las lesiones y esta limitación se debe tener en cuenta cuando se realiza un informe de traumatismo craneo-encefálico. La RM es la técnica más sensible, específicamente las secuencias GRE y SWI.
Escenario 4: Diferenciación de absceso, metástasis y tumor primario cerebral
El síntoma más frecuente en pacientes con absceso es la cefalea y puede no asociar signos de infección. Se debe valorar con detalle las paredes del seno frontal y el techo timpánico buscando erosiones. En la TC con contraste podremos encontrar hallazgos que sugieren absceso como una pared completa y fina (de 2 a 7 mm), edema y presencia de lesiones satélite. La pared puede ser más delgada en su porción medial. No obstante la baja especificidad de la semiología radiológica y la ausencia de signos patognomónicos en TC, limita la distinción entre absceso y neoformación. Por ello, la historia clínica y, en ocasiones, otras pruebas complementarias, son claves para alcanzar el diagnóstico. Las características de los abscesos en secuencias DWI en RM muestran alta especificidad y ayudan a precisar el diagnóstico.
Escenario 5: Fallo al diferenciar cambios postquirúrgicos cerebrales de complicaciones infecciosas
Es una situación donde los datos clínicos y de laboratorio no suelen ser concluyentes. En el estado postoperatorio se pueden observar realces de contraste tempranos, tanto en los estudios de TC como de RM, y pueden perdurar por largo tiempo. Si la operación incluye resección parenquimatosa, los márgenes quirúrgicos también pueden mostrar realce de contraste que al principio suele ser lineal y delgado y aumentar su grosor con el tiempo. En ocasiones el aumento de tamaño de una colección puede ser el único signo de absceso o empiema. En caso de duda puede ser útil realizar RM con secuencias de difusión.
Escenario 6: Errores en el diagnóstico del ictus isquémico
No apreciar signos precoces de infarto. Para mejorar la detección se recomienda la re- visión del estudio con una ventana más estrecha (ventana de ictus): 40W/40L. En el diag- nóstico diferencial del ictus isquémico agudo se debe incluir: debut agudo de neoplasias cerebrales, patologías que producen edema vasogénico, como el síndrome de vasocons- tricción reversible (PRES), lesiones desmielinizantes, vasculitis o vasculopatía ateroscleró- tica intracraneal. Con el mayor uso de la TC multimodal para la selección de pacientes en el planteamiento terapéutico actual del ictus isquémico cada vez es menos frecuente pasar por alto un simulador de ictus que pueda suponer una contraindicación absoluta para el tratamiento, como puede ser el vasoespasmo secundario a HSA.
Escenario 7: Alta sospecha clínica de patología y TC negativo. ¿Qué sospe char?
En este contexto debe revisarse la TC valorando puntos ciegos como la arteria basilar o el área selar: la apo-plejía hipofisaria es una urgencia neuroquirúrgica cuyo diagnóstico puede ser sugerido por el hallazgo en TC de una masa hipofisaria hemorrágica en el con- texto clínico adecuado.
Es responsabilidad del radiólogo reconocer las limitaciones técnicas de un estudio o la incapacidad del test para diagnosticar una patología. Somos los que mejor conocemos las ventajas y limitaciones de las técnicas de imagen y debemos seleccionar los casos en los que es necesario realizar otra prueba adicional, como un angio-TC en ictus por disección carotídea o vertebral, o RM para diagnóstico de trombosis de senos venosos o PRES.
Estrategias para disminuir los errores diagnósticos
Debemos tener en cuenta dos aspectos. Lo primero es plantear qué podemos hacer para evitar cometerlos. Para ello debemos analizar en primer lugar nuestra forma de trabajar: si los protocolos técnicos son correctos y la sistemática de lectura adecuada. Al realizar el informe se deben evitar las conclusiones rápidas, hay que realizar un esfuerzo consciente para aumentar los diagnósticos diferenciales en casos complejos. Es básico mantener con- tacto con el médico peticionario: en el ámbito de la urgencia hospitalaria los datos clínicos iniciales pueden ser confusos o incompletos. Hasta un 20% de los informes se modifican tras aportar nuevos datos sobre los síntomas o antecedentes del paciente. Es frecuente por ejemplo, que los pacientes con abscesos cerebrales tengan cefalea como síntoma pre- dominante, sin fiebre o datos de infección. Si comunicamos el hallazgo de una lesión focal cerebral, es posible que se vuelva a evaluar al paciente y se obtengan datos que ayuden al diagnóstico diferencial radiológico, como un cuadro de sinusitis u otitis en tratamiento.
La segunda cuestión es: ¿cómo evitar que se cometa el mismo error una vez que ha su- cedido? Aquí lo esencial es no ocultar el fallo y comentarlo abiertamente para que se pueda aprender de él. Para ello es recomendable organizar en los servicios de radiología sesiones clínicas de discrepancias.
Por último hay que mencionar, aunque no es un error específico de TC craneal, la impor- tancia de la comunicación del error una vez detectado. Para ello conviene tener un protoco- lo de comunicación de errores.
3. Conclusión
En TC craneal los errores son menos frecuentes que en otras áreas de la radiología y en la mayoría de los casos tienen poca repercusión clínica. Deben existir sistemas para la difusión de los errores y discordancias mayores, con el objetivo de aprender de ellos y que no se repitan.
“Take Home Message”
- Debemos prestar atención a los falsos negativos: sangrado subdural y HSA, puntos ciegos en periferia del estudio y base de cráneo. Muchos son consecuencia de distracciones, fatiga y rapidez en la
- Debemos incluir en los protocolos de TC craneal las reconstrucciones coronales y sagitales. Incluso si la adquisición es convencional, con equipos de TC de más de 16 detectores las reconstrucciones son de calidad
- Debemos usar distintas ventanas de visualización.
- La adecuada información clínica mejora el diagnóstico radiológico: debemos solicitar
datos clínicos complementarios en casos de duda en el diagnóstico.
- Es preciso que sigamos los protocolos de comunicación de hallazgos graves, urgentes
o no.
- Debemos mantener unos conocimientos actualizados en radiología de
4. Bibliografía
- Strub WM, Vagal AA, Tomsick T, Moulton JS. Overnight resident preliminary interpre- tations on CT examinations: should the process continue? Emerg Radiol 2006; 13: 19–23.
- Morales Gestión del riesgo legal en los servicios de Urgencias. En: Marti M, Artigas JM editores, Cómo sobrevivir a un día de guardia. SERAU 2010.Pp.143-9. Accesible en: http://www.serau.es/documentos/congreso2009/ponencia15.pdf
- Morales Santos La gestión del riesgo en el ámbito de la radiología. En: Del Cura JL, Pedraza S, Gayete A, editores. Radiología Esencial, 1ª Ed. Madrid: Panamericana; 2010. p. 1848 – 1859.
- Kohn LT, Corrigan JM, Donaldson To err is human: building a safer health system. Washington DC: National Academy, 1999
- Erly WK, Berger WB, Krupinski E, Seeger JF, Guisto Radiology resident evaluation of head CT scan orders in the emergency department. AJNR Am J Neuroradiol 2002; 23: 103–107.
- Lal NR, Eldevik OP, Murray UM, Desmond JS. Clinical consequences of misinterpre- tations of neurologic CT scans by on-call radiology AJNR Am J Neuroradiol 2000; 21: 124–129.
- Le AH, Licurse A, Catanzano TM. Interpretation of head CT scans in the emergency department by fellows versus general staff non-neuroradiologists: a closer look at the effec- tiveness of a quality control program. Emerg Radiol 2007; 14: 311–316.
- Wei SC, Ulmer S, Lev MH, et al. Value of coronal reformations in the CT evaluation of acute head trauma. AJNR Am J Neuroradiol 2010;31:334–39
- J. Turner and G. Holdsworth. CT stroke window settings: an unfortunate misleading misnomer? British Journal of Radiology, 84(1008):1061–1066, 2011.
- Pearls and Pitfalls in Emergency Cambridge University Press. En: Martin L. Gunn ISBN 978-1-107-02191-4
- Bahrami S, Yim Quality initiatives: blind spots at brain imaging. RadioGraphics 2009; 29:1877–1896–155
- Aideyan UO, Berbaum K, Smith Influence of prior radiologic information on the interpretation of radiographic examinations. Acad Radiol 1995;2:205–8.
- Paul E.Kim, Mark S.Shiroishi. (2012) Medicolegal Hazards. Neuroimaging Clinics of North America 22, 527-538
- James L. Leach, Robert B. Fortuna, Blaise Jones, and Mary F. Gaskill-Shipley Imaging of Cerebral Venous Thrombosis: Current Techniques, Spectrum of Findings, and Diagnostic Pitfalls. RadioGraphics 2006 26:suppl1, S19-S41

