MOTIVO DE CONSULTA-SOSPECHA DIAGNÓSTICA
Dolor abdominal sospecha de Pancreatitis aguda.
CARACTERÍSTICAS CLÍNICAS
La pancreatitis aguda (PA) se caracteriza por presentarse como un cuadro de
- dolor abdominal epigástrico intenso y persistente,
- en ocasiones irradiado a flancos y a espalda,
- habitualmente asociado a náuseas y/o vómitos.
Es una patología altamente incidente, común en los Servicios de Urgencias, y es la causa de ingreso hospitalario más frecuente por patología de origen gastrointestinal.
El diagnóstico de la pancreatitis aguda se establece según los criterios de Atlanta, acordados en el año 2012, que consideran que se diagnostica pancreatitis aguda cuando se cumplen al menos dos de los tres criterios siguientes:
- 1) Dolor abdominal típico de pancreatitis,
- 2) elevación analítica de la amilasa sérica o de la lipasa por encima de tres veces su límite superior de la normalidad, y /o
- 3) hallazgos en pruebas de imagen compatibles con pancreatitis aguda (siendo técnicas validadas para ello la TC, la RM o la ecografía).
El 80% de las causas de pancreatitis aguda son debidas a la presencia de litiasis en el sistema biliar o al consumo de alcohol.
En cuanto al manejo y sobre todo al pronóstico hay que diferenciar entre:
- episodio de pancreatitis aguda intersticial, generalmente leve, frente a
episodio de pancreatitis aguda necrosante, generalmente severa.
FACTORES MODULADORES / FACTORES DE RIESGO
Los factores clínicos son los más determinantes para el pronóstico temprano de la pancreatitis (primera semana de evolución), mientras que los hallazgos en pruebas de imagen son los de mayor peso una vez pasado el momento agudo (más allá de la primera semana).
- Factores Clínicos. Entre estos destacan la aplicación de escalas o scores clínicos validados, ninguno superior a los demás, como el APACHE II, el Score Marshall o el Score SIRS, este último más aceptado y de fácil aplicabilidad.
- Factor Pronóstico determinante por pruebas de imagen: grado de necrosis (mejor caracterización por TC), estableciéndose ésta no antes de las primeras 48-72 horas tras el inicio de los síntomas.
FACTORES DE ALARMA
Incrementan la probabilidad de padecer un episodio de pancreatitis aguda severa.
- Obesidad y la edad por encima de los 55 años
- Scores clínicos: el fallo orgánico mantenido más de 48 horas determina peor pronóstico, así como el Score SIRS > 2, o APACHE > 8.
- PCR tras 48 horas (mayor de 150 se asocia a severidad) y
- Hematocrito mayor a 44% (se asocia a pancreatitis necrosante).
No se han descrito diferencias entre sexos ni entre las distintas etiologías.
OTRAS EXPLORACIONES
Se exponen a continuación de forma breve las evidencias acerca de la realización de pruebas de imagen en la pancreatitis aguda:
- La Radiografía de abdomen no aporta valor para su diagnóstico, y aunque se puedan ver signos indirectos o posibles complicaciones asociadas a la pancreatitis aguda no existe indicación para su realización.
- La Ecografía abdominal.
- Su principal utilidad es el diagnóstico etiológico, evaluación de litiasis en el sistema biliar, obstrucción de la vía biliar, sobre todo si existe sospecha de colangitis asociada, ya que la realización de una CPRE precoz para desobstruir el conducto biliar (en 48 horas en caso de obstrucción y en menos de 24 horas si existe colangitis asociada) está indicada (recomendación fuerte); esta intervención ha demostrado mejorar el pronóstico de los pacientes en términos de morbi-mortalidad.
- su valor para el diagnóstico de la PA es limitado, pues en ocasiones la valoración se dificulta por interposición de gas intestinal y además no valora el grado de necrosis pancreática.
- TC abdomino-pélvica: principal técnica de imagen, S= 87-90% y E= 90-92%. Sus indicaciones están bastante establecidas:
- Pacientes que precisan confirmación diagnóstica. (24 horas)
- Pacientes graves para excluir otros diagnósticos alternativos. (24 horas)
- Pacientes con cuadro de P.A. Grave. Realizar a las 48-72 horas. No está indicado de forma urgente para valoración de la severidad (<48h) si cumple con los dos criterios clínico-analíticos, puesto que no cambia el manejo ni el pronóstico, no detecta cambios morfológicos relevantes, y puede infraestimar la gravedad de un cuadro de PA.
- Pacientes con mala evolución para identificación de complicaciones.
- Pacientes que precisan tratamiento intervencionista o quirúrgico
- No es útil un TC de rutina en pacientes que no desarrollen complicaciones (nivel 2 de evidencia, medio).
- Resonancia magnética y Colangio-RM: habitualmente se reserva su uso para:
- Detección de litiasis biliar /coledocolitiasis cuando la ecografía no es concluyente o si CPRE está contraindicada.
- RM-Abdominal puede ser alternativa para el estadiaje inicial de la PA severa, en casos concretos (edad, alérgicos a yodo). Alta concordancia de RM sin y RM con CIV con el TC.
REGLAS DE PREDICCIÓN CLÍNICA
No se han encontrado .
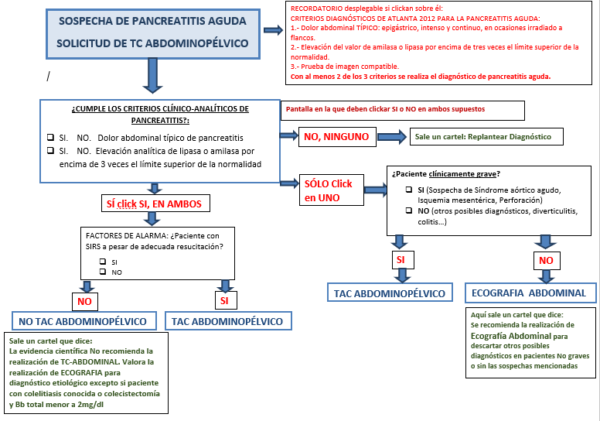
ALGORITMO PROPUESTO
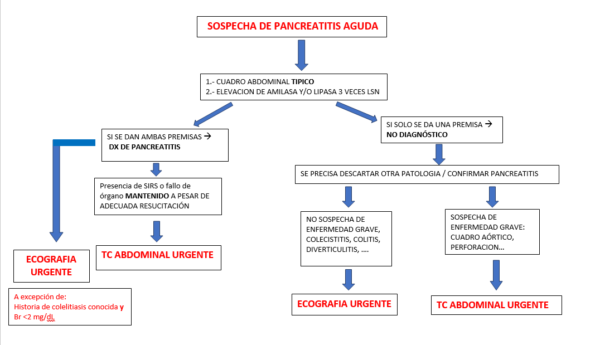
DISCURSION DEL ALGORITMO
Existen muchas guías de manejo de la pancreatitis aguda (americana, europea, canadiense, japonesa) y todas ellas coinciden en los datos fundamentales para el manejo de la pancreatitis desde el punto de vista de la imagen.
– Diagnóstico:
- Deben cumplirse 2 de los 3 criterios diagnósticos ya mencionados (recomendación fuerte). Si se presenta una clínica compatible y elevación de amilasa y/o lipasa por 3 veces, el diagnóstico de pancreatitis aguda está realizado y no se precisa otra prueba.
- En caso de que no cumpla criterios clínicos o analíticos de pancreatitis habrá que realizar una prueba de imagen y el estado clínico del paciente será el determinante:
- Paciente grave con sospecha de isquemia, perforación… se realizará TC
- Paciente no grave, se realizará ecografía para descartar otras patologias.
– Etiología: Se debe conocer la etiología del cuadro de forma precoz, (recomendación fuerte) y al menos en el 80% de los pacientes (recomendación moderada). Para ello se propone la realización de ecografía abdominal, máxime si existe la posibilidad de obstrucción de vía biliar y de colangitis asociada, pues estos factores pueden determinar un mejor o peor pronóstico de realizarse una CPRE precoz.
Como excepción y no precisaría estudio ecográfico, la concurrencia de dos factores:
- que el paciente tenga litiasis conocidas y
- que la bilirrubina total no se encuentre elevada por encima de 2 mg/dL:
En esta situación se asume que la probable causa es litiásica, y que en el momento actual no está condicionando ni obstrucción ni está asociada una colangitis.
REFERENCIAS BIBLIOGRÁFICAS
UpToDate:
- Santhi Swaroop Vege; Section Editor: David C Whitcomb; Deputy Editor: Shilpa Grover. Clinical manifestations and diagnosis of acute pancreatitis. UpToDate. Literature review current through: Dec 2017. | This topic last updated: Oct 31, 2017.
- Santhi Swaroop Vege. Section Editor: David C Whitcomb, Deputy Editor: Shilpa Grover. Management of acute pancreatitis. UpToDate. Literature review current through: Dec 2017. | This topic last updated: Jan 10, 2018.
- Santhi Swaroop Vege, Section Editor: David C Whitcomb. Deputy Editor: Shilpa Grover. Predicting the severity of acute pancreatitis. UpToDate. Literature review current through: Dec 2017. | This topic last updated: Jul 14, 2016.
- Andrea Tringali, Silvano Loperfido, Guido Costamagna, Section Editor: Douglas A Howell, Deputy Editor: Kristen M Robson. Post-endoscopic retrograde cholangiopancreatography (ERCP) pancreatitis. UpToDate. Literature review current through: Dec 2017. | This topic last updated: Jun 22, 2017.
- Daniel Gelrud, Frank G Gress, Section Editor: David C Whitcomb, Deputy Editor Shilpa Grover. Approach to the patient with elevated serum amylase or lipase. UpToDate. Literature review current through: Dec 2017. | This topic last updated: Feb 03, 2017
Dynamed
- Topic Editor Alejandro Piscoya, (Ed), Recommendations Editor Amir Qaseem, Deputy Editor Alan Ehrlich. Acute pancreatitis. DynaMed Plus. Updated 2018 Jan 22 07:46 AM (ET)
Best Practice
- Nicholas J. Zyromski, MD, Tamas A. Gonda, Alan Moss, Derek O’Reilly, Eric Frykberg,. Acute pancreatitis. Best Practice BMJ. Last reviewed: January 2018, Last updated: November 2017.
- Eldon Shaffer, Timothy B. Gardner, Ajith Siriwardena, Kurinchi Gurusamy, Healthcare informatics. Best Practice BMJ. Last updated: January 2018.
Guías clínicas:
- Scott Tenner, John Baillie, John DeWitt, and Santhi Swaroop Vege. American College of Gastroenterology Guideline: Management of Acute Pancreatitis. Am J Gastroenterol advance online publication, 30July 2013; doi:10.1038/ajg.2013.218.
- Santvoort H, Freeman M, Gardner T, Mayerle J, Vege SS, Werner J, et al. IAP/APA evidence-based guidelines for the management of acute pancreatitits. Working Group IAP/APA Acute Pancreatitis Guidelines. Pancreatology. 2013 Jul-Aug;13(4 Suppl 2):e1-15. https://www.ncbi.nlm.nih.gov/pubmed/24054878
- Greenberg JA, Hsu J, Bawazeer M, Marshall J et al. Clinical practice guideline: management of acute pancreatitis. Can J Surg. 2016 Apr;59(2):128-40.
https://www.ncbi.nlm.nih.gov/pubmed/27007094
- Yokoe M, Takada T, Mayumi T, Yoshida M, Isaji S, Wada K et al. Japanese guidelines for the management of acute pancreatitis: Japanese Guidelines 2015. Hepatobiliary Pancreat Sci.2015 Jun;22(6):405-32. doi: 10.1002/jhbp.259. Epub 2015 May 13.
https://www.ncbi.nlm.nih.gov/pubmed/25973947
- Pezzilli A. Zerbi V. Di Carlo C. Bassi G.F. Delle Fave and the Working Group of the Italian Association for the Study of the Pancreas on Acute Pancreatitis. Italian Association for the Study of the Páncreas. Practical Guidelines for Acute Pancreatitis. Pancreatology 2010;10:523–535. DOI: 10.1159/000314602.
- 14.Expert Panel on Gastrointestinal Imaging: Mark E. Baker, Rendon C. Nelson, Max P. Rosen, Michael A. Blake, Brooks D. Cash, Nicole M. Hindman, Ihab R. Kamel, Harmeet Kaur, Robert J. Piorkowski,; Aliya Qayyum, Gail M. Yarmish. American College of Radiology ACR Appropriateness Criteria. Acute Pancreatitis. Rev 2013.
ANEXO1 – ALGORITMO