MOTIVO DE CONSULTA-SOSPECHA DIAGNÓSTICA
Cefalea
CARACTERÍSTICAS CLINICAS
La cefalea se define como el dolor de cabeza continúo, localizado o difuso, que puede ser incapacitante, recurrente y se puede acompañar de problemas personales, sociales, discapacidad y deterioro de la calidad de vida, entre otros.
Puede tratarse de un trastorno primario como la migraña, la cefalea tensional y la cefalea en racimos, pero puede ser también un trastorno secundario, provocada por diferentes causas: infecciosas (meningitis, otitis, gripe, sinusitis), neurológicas (tumores cerebrales, hemorragias), oftálmicas (trastornos de la acomodación de la visión, glaucoma), vasculares (hipertensión, hipotensión), metabólicas (colesterol, urea), traumatismos cerebrales, etc.
Las primarias son benignas y son las que presentan la mayoría de los pacientes; mientras que las secundarias, aunque sólo representen un 19% de todos los casos, pueden poner en peligro la vida del paciente.
Es uno de los trastornos más comunes del sistema nervioso y supone entre el 1 al 4.5% de los pacientes que acuden al servicio de urgencias.
En este documento trabajaremos las cefaleas secundarias no traumáticas, tratando de buscar los factores predictores de las mismas y ante tres posibles sospechas en los que el TC nos puede ayudar:
- Cefalea con sospecha de Hemorragia.
- Cefalea con sospecha de Infección.
- Cefalea con sospecha de Tumor.
FACTORES MODULADORES / FACTORES DE RIESGO
- Cambios en la cefalea habitual.
- Cefalea de inicio súbito y elevada intensidad (“la peor de su vida”).
- Precipitada por el esfuerzo, tos o Valsalva.
- Cefalea de nueva aparición en pacientes > 40 años.
- Primer episodio en grupos de riesgo (VIH, oncológico y anticoagulados).
- Meningismo
- Focalidad neurológica, deterioro del nivel de conciencia, alteración de la conducta o convulsión.
- Papiledema
- Inmunodeprimido
- Fiebre no justificada en el contexto clínico, con sospecha de infección intracraneal.
- Sospecha de complicación intracraneal de infección concomitante (sinusitis, otitis, sepsis…).
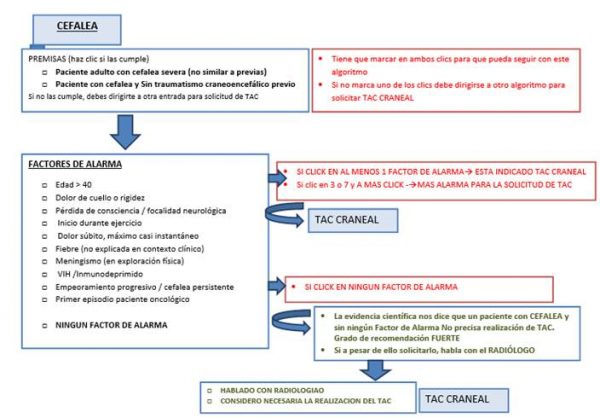
FACTORES DE ALARMA
Se consideran Factores de Alarma fundamentalmente:
- Disminución del nivel de conciencia
- Focalidad neurológica
- Meningismo
Con uno o más de estos factores se recomienda dar prioridad a la realización del TC craneal.
OTRAS EXPLORACIONES
-Historia Clínica y Exploración Física.
-Exploración neurológica: meningismo, focalidad neurológica, edema de papila.
-Descartar causas secundarias de cefalea: infección concomitante.
REGLAS DE PREDICCION CLINICA (RPC)
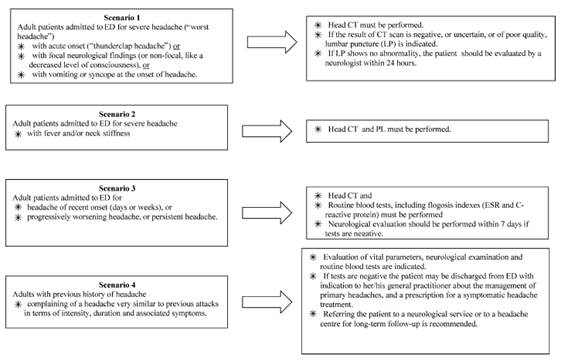
Se analizaron 4 estudios con RPC, aunque ninguna implementada y estaban en fase de validación (1-4). Sólo la Regla de OTAWA está validada para la cefalea y HSA y muestra una alta sensibilidad. Uno de los estudios, Cortelli et al. presentaba los escenarios clínicos tal como nosotros los planteamos inicialmente (5).
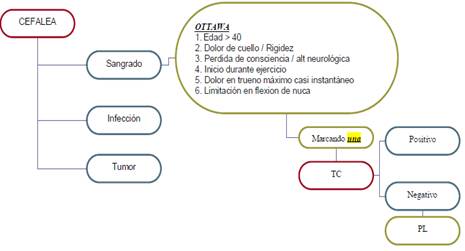
Regla de Otawa para Cefalea y HSA

Escenarios de Cortelli para cefalea
Cortelli et al. Headache 2004;44:587-595
ALGORITMO PROPUESTO-
Inicialmente se propusieron 3 algoritmos según la sospecha y posteriormente se unieron en un único y definitivo algoritmo de más fácil aplicabilidad.
1.- Cefalea con sospecha de Sangrado utilizando la Regla de OTAWA
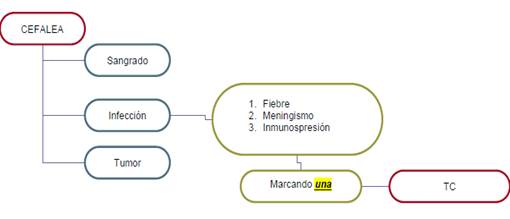
2.- Cefalea con sospecha de Infección
3.- Cefalea con sospecha de Tumor
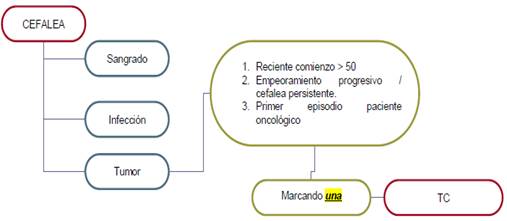
Algoritmo DEFINITIVO
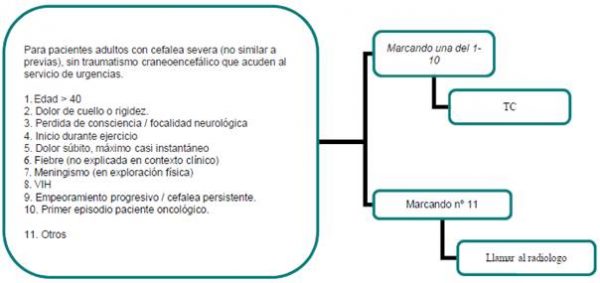
DISCUSION DEL ALGORITMO
No se encontró ningún trabajo que evaluara el impacto de una RPC en el contexto clínico estudiado. Si se encontraron 4 estudios que presentaban RPC en fase de test o validación (1-4). Otros trabajos, describían el primer paso sobre el desarrollo de una RPC (5-7) o una aproximación univariante a factores asociados (8).
Perry et al (1) crearon las reglas de Canadá y Ottawa para la detección de pacientes con sospecha de hemorragia subaracnoidea basado en las características de la cefalea del paciente que acude a urgencias, pero no incluye otras sospechas clínicas además de la HSA, por tanto, no es útil para trabajar a partir del motivo de consulta general “cefalea”.
Otros autores como Cortelli et al. (5) sí incluyen otras sospechas clínicas además de la hemorragia, pero su presentación en forma de escenarios clínicos, dificulta el manejo del algoritmo por parte del servicio de urgencias, ya que, aunque en alguna situación la sospecha puede ser más evidente, hay muchas otras situaciones en las que puede resultar muy difícil pensar en una única sospecha: ¿infección?, ¿tumor? ¿hemorragia?
Una de las primeras decisiones importantes a considerar en nuestro algoritmo era la agrupación o no de las cefaleas en un único escenario o separadas en 3 escenarios por sospecha clínica (HSA /infección/ tumor). Evaluamos a modo de pilotaje la separación de los escenarios y se consideró por consenso en panel de expertos la agrupación de los escenarios clínicos ya que aseguraría su mejor aplicabilidad en la práctica clínica.
Revisamos también estudios en los que se relacionaban los factores de riesgo de los pacientes con cefalea a los hallazgos de patología intracraneal identificados en el TC craneal y con ellos obtuvimos una lista de 10 factores de riesgo.
Otra dificultad a decidir fue la inclusión o no de algún factor de riesgo que no estaba referido en la literatura como: la inmunodepresión y el primer episodio en oncológico. Se decidió también en el grupo multidisciplinar su inclusión para no perder sensibilidad en la detección de patología.
También, se incluyeron dos “red flags” en las variables “meningismo” y “pérdida de consciencia/focalidad neurológica” durante el panel de expertos. En presencia de una de ellas, la petición de la prueba de imagen se realizaba con una prioridad mayor.
El algoritmo de decisión diseñado para maximizar su sensibilidad contemplaba que la presencia de al menos uno de estos factores aconsejaba la realización de TC craneal (Apéndice 2A). También, se incluyeron dos “red flags” en las variables “meningismo” y “pérdida de consciencia/focalidad neurológica” durante el panel de expertos. En presencia de una de ellas, la petición de la prueba de imagen se realizaba con una prioridad mayor.
El algoritmo de decisión que proponemos trata de seleccionar aquellos pacientes con cefalea como motivo de consulta en los que está indicada la realización de un TC craneal de forma urgente, debido a la mayor probabilidad de presentar una de las tres principales causas de cefalea secundaria potencialmente graves (HSA, tumor intracraneal o infección intracraneal), basado en la presencia de los predictores.
Las características clínicas incluidas en el sistema de decisión han sido seleccionadas de forma que se maximizara la sensibilidad del sistema para disminuir el riesgo de falsos negativos.
Consideramos indicada la realización de TC craneal de forma urgente en un paciente adulto que acude al servicio de urgencias con cefalea que debe cumplir 2 premisas iniciales:
- Cefalea severa: diferente a episodios previos en paciente con cefalea habitual
- Cefalea sin antecedente de traumatismo craneoencefálico reciente
Y que presenta cualquiera de los siguientes factores de riesgo: >40 años, dolor de cuello o rigidez experimentado por el paciente, pérdida de consciencia o focalidad neurológica, inicio durante el ejercicio, inicio súbito del dolor, presencia de fiebre que no se explica en el contexto clínico, meningismo objetivable en la exploración física, VIH o inmunodeprimido, empeoramiento progresivo de la cefalea o dolor permanente y primer episodio en un paciente oncológico.
La evidencia científica de cada uno de estos predictores se respalda por una búsqueda exhaustiva de bibliografía y consenso de los resultados mediante un panel de expertos multidisciplinar.
REFERENCIAS BIBLIOGRÁFICAS
Sumaries (5S)
Up To Date:
Cutrer FM, Wippold FJ, Edlow JA. Evaluation of the adult with nontraumatic headache in the emergency department., Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. http://www.uptodate.com (Accessed on July, 2018)
Dynamed:
DynaMed Plus [Internet]. Ipswich (MA): EBSCO Information Services. 1995 – .Record No. 114773, Headache; [updated 2017 May 22, Accessed June 2018]; Available from http://www.dynamed.com/login.aspx?direct=true&site=DynaMed&id=114773.
Best Practice:
Neblett MT. Evaluation of acute headache in adults [Internet]. London: BMJ Publishing Group Ldt: 2010 [updated November 2017: cited 2018 May] Available from: https://bestpractice.bmj.com/topics/en-us/9
Otras referencias Bibliográficas
- Tung C, Lindgren A, Siemund R, van Westen D. Emergency room decision-making for urgent cranial computed tomography: selection criteria for subsets of non-trauma patients. Acta Radiol Stockh Swed 1987. 2014 Sep;55(7):847–54.
- Matloob SA, Roach J, Marcus HJ, O’Neill K, Nair R. Evaluation of the impact of the Canadian subarachnoid haemorrhage clinical decision rules on British practice. Br J Neurosurg. 2013 Oct;27(5):603–6.
- Perry JJ, Stiell IG, Sivilotti MLA, Bullard MJ, Hohl CM, Sutherland J, et al. Clinical decision rules to rule out subarachnoid hemorrhage for acute headache. JAMA. 2013 Sep 25;310(12):1248–55.
- Grimaldi D, Nonino F, Cevoli S, Vandelli A, D’Amico R, Cortelli P. Risk stratification of non-traumatic headache in the emergency department. J Neurol. 2009 Jan;256(1):51–7.
- Cortelli P, Cevoli S, Nonino F, Baronciani D, Magrini N, Re G, et al. Evidence-based diagnosis of nontraumatic headache in the emergency department: a consensus statement on four clinical scenarios. Headache. 2004 Jun;44(6):587–95.
- Perry JJ, Stiell IG, Sivilotti MLA, Bullard MJ, Lee JS, Eisenhauer M, et al. High risk clinical characteristics for subarachnoid haemorrhage in patients with acute headache: prospective cohort study. BMJ. 2010;341:c5204.
- Locker TE, Thompson C, Rylance J, Mason SM. The utility of clinical features in patients presenting with nontraumatic headache: an investigation of adult patients attending an emergency department. Headache. 2006 Jun;46(6):954–61.
- Ramirez-Lassepas M, Espinosa CE, Cicero JJ, Johnston KL, Cipolle RJ, Barber DL. Predictors of intracranial pathologic findings in patients who seek emergency care because of headache. Arch Neurol. 1997 Dec;54(12):1506–9.
- Grayson S, Neher JO, Howard E, Siddiqi Z. Clinical inquiries. When is neuroimaging warranted for headache?. J Fam Pract. 2005 Nov;54(11):988-91.
- D: derivation cohort study – BMJ 2010 Oct 28;341:c5204 full-text, correction can be found in BMJ 2010 Nov 5;341:c6255, commentary can be found in BMJ 2010 Oct 28;341:c5586
- D: validation cohort study – JAMA 2013 Sep 25;310(12):1248, editorial can be found at JAMA 2013 Sep 25;310(12):1237
- UTD: Detsky ME, McDonald DR, Baerlocher MO, et al. Does this patient with headache have a migraine or need neuroimaging? JAMA 2006; 296:1274
ANEXO 1- ALGORITMO INFORMÁTICO