El dolor abdominal es motivo habitual de consulta en pediatría, pero difícil de evaluar.
Debemos ayudar al clínico en el diagnóstico de patología que requiera intervención quirúrgica urgente y en la identificación de causas benignas y curso auto limitado.
Los menores de un año de vida representan un grupo especial, son pacientes que no hablan y toda la información procederá de sus cuidadores. Los motivos de consulta a menudo pueden ser la manifestación de enfermedad grave.
Revisaremos los síntomas y claves diagnósticas por imagen de diez de las patologías más frecuentes.
Atresia Duodenal
La atresia duodenal es una de las causas de obstrucción intestinal congénita.
Consiste en la ausencia de permeabilidad de la luz duodenal cuya etiología no está clara. Se asocia a síndromes como el de la trisomía 21; puede ser aislada o presentarse junto a otras malformaciones.
El diagnóstico suele ser prenatal gracias a la ecografía que detecta la clásica imagen de “doble burbuja” formada por la cámara gástrica y primera porción duodenal dilatadas.
Su diagnóstico diferencial es la estenosis congénita duodenal que puede ser debida a la presencia de una membrana intraluminal, perforada o no, o bien a un páncreas anular. Estas dos entidades pueden provocar la misma imagen de “doble burbuja”; el diagnóstico definitivo será quirúrgico.
Cuando no se diagnostica intraútero, el recién nacido presenta un cuadro de oclusión intestinal alta con vómitos de repetición y distensión abdominal.
La radiografía simple de abdomen es el estudio de imagen postnatal de elección para valorar la presencia de la doble burbuja. Se puede completar el estudio con ecografía abdominal para valorar si se trata de un páncreas anular, una membrana completa y descartar malformaciones asociadas, pero no se debe demorar de ningún modo la cirugía, tratamiento de elección en estos pacientes.
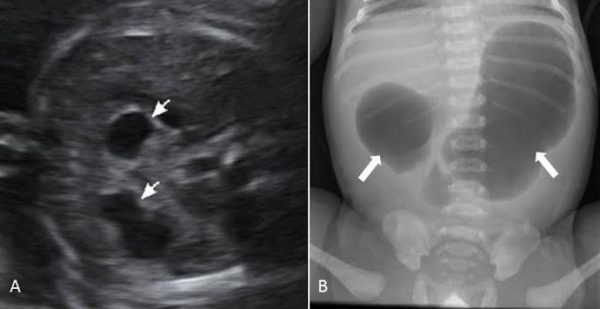
| Imagen típica de “doble burbuja” (flechas) en ecografía abdominal fetal (A) y en radiografía simple de abdomen (B). El diagnóstico radiológico de atresia duodenal se confirmó en la cirugía. |
Vólvulo de intestino medio
Es una de las emergencias quirúrgicas abdominales pediátricas más frecuentes. Aunque se puede presentar a cualquier edad, es habitual que lo haga en el neonato o el lactante como un cuadro de dolor abdominal y vómitos biliosos con afectación rápida del estado general del paciente.
El vólvulo es secundario a un cuadro de malrotación intestinal que facilita que las asas intestinales giren en torno a la arteria mesentérica superior y se produzca una isquemia mesentérica que puede llevar hasta la necrosis y ser causa de un síndrome de intestino corto o en el peor de los casos de la muerte del paciente.
Su sospecha clínica es fundamental para un diagnóstico precoz.
El diagnóstico radiológico suele iniciarse con una radiografía simple de abdomen que suele ser inespecífica.
La ecografía abdominal en modo B y Doppler color es diagnóstica cuando demuestra la imagen de remolino que forman los vasos, las asas y el mesenterio enrollados en torno a la arteria mesentérica superior. Si la ecografía no es concluyente se puede realizar un tránsito intestinal contrastado que demuestre la clásica imagen en sacacorchos del duodeno y yeyuno proximal.
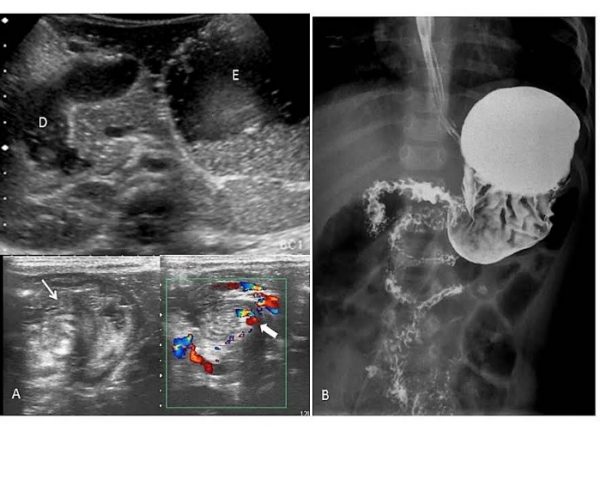
| A. Lactante de 2 meses con vómitos biliosos y distensión abdominal. En la ecografía abdominal se identifica dilatación de estómago (E) y hasta la segunda porción del duodeno (D). Signo “del remolino” (flecha fina) y Doppler color demostrando la posición de los vasos mesentéricos (flecha gruesa). B. Radiografia simple con contraste oral de otro lactante de un año que muestra el signo “del sacacorchos”. |
Enfermedad de Hirschsprung
También conocido como megacolon agangliónico congénito. Se debe a la ausencia de células ganglionares en una extensión variable. En la mayoría de los casos afecta al segmento rectosigmoideo, en un 20 % a todo el marco cólico, y muy raramente a toda la extensión del tracto intestinal.
Se suele presentar como un cuadro oclusivo bajo en el neonato, o bien como estreñimiento pertinaz en un lactante con antecedentes de retraso en la evacuación de meconio.
El diagnóstico radiológico comienza con una radiografía simple de abdomen que muestre la dilatación de asas de forma generalizada con escasa o nula aireación distal.
El enema opaco es la técnica de imagen de elección para su diagnóstico. Mediante una sonda rectal sin balón se administra contraste hidrosoluble en el neonato, o baritado en el lactante o escolar, con el objetivo de demostrar una ampolla rectal que sea más pequeña que el sigma o bien un cambio de calibre entre el segmento distal agangliónico y el colon proximal. La presencia de contracciones espasmódicas del segmento agangliónico y la persistencia del contraste en una radiografía tomada a las 24 h del enema apoyan el diagnóstico. El tratamiento es quirúrgico aunque no de forma urgente.
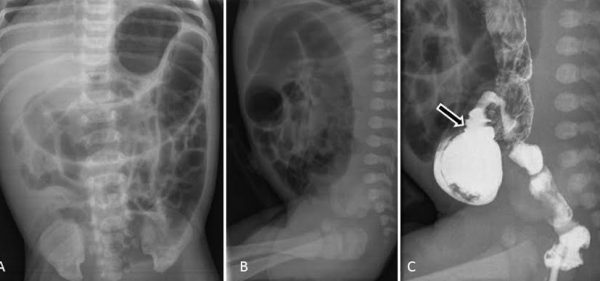
| Recién nacido con distensión abdominal y retraso en la evacuación de meconio. La Rx simple de abdomen en proyección anteroposterior y lateral (A y B) muestra cuadro de obstrucción intestinal baja con ausencia de aire distal y dilatación de asas de delgado y marco cólico hasta el sigma. El enema opaco (C) muestra una ampolla rectal de pequeño tamaño con zona de transición rectosigmoidea (flecha) en relación a enfermedad de Hirschsprung. |
Estenosis Hipertrófica de Píloro
Está causada por un defecto idiopático en la relajación de la musculatura del píloro que conduce a la hipertrofia progresiva, estenosis del canal pilórico y obstrucción al vaciamiento gástrico.
Incidencia de 1/1.000 R.N. Predomina en primogénitos varones; existe predisposición familiar.
La clínica es de vómitos no biliosos proyectivos frecuentes en niños previamente sanos, entre la 2ª y 8ª semana de vida (limites excepcionales de presentación, entre la 1ª semana y 5º mes de vida). Puede palparse una “oliva pilórica” en epigastrio y en casos avanzados ver hiperperistaltismo gástrico a través de la pared abdominal.
El diagnóstico diferencial es gastritis, reflujo esofágico y espasmo pilórico.
Los estudios de imagen están indicados cuando la clínica sea equívoca.
La ecografía es la técnica de elección. Los criterios diagnósticos son grosor de la muscular ≥3mm y elongación del canal ≥17mm.
Pueden verse medidas en límites altos de la normalidad en prematuros y en el píloroespasmo; criterios útiles en el diagnóstico diferencial son grosor de la musculatura >1mm pero < 3mm; longitud del canal pilórico > 3,5mm, < 15mm; y retraso del vaciamiento gástrico con flujo intermitente de líquido desde el estómago al duodeno. En estos casos están indicados controles ecográficos repetidos.
El tratamiento es quirúrgico.
El grosor muscular puede mantenerse anormal hasta 12 semanas después de la cirugía. La ecografía pues, tiene valor limitado en el postquirúrgico inmediato para determinar pilorotomía incompleta en pacientes con vómitos persistentes.
En la EHP deben examinarse los riñones; aumenta la incidencia de malformaciones renales (duplicidad, megauréter primario, ectopia / agenesia renal, riñón en herradura, estenosis de la UPU, nefroblastomatosis).
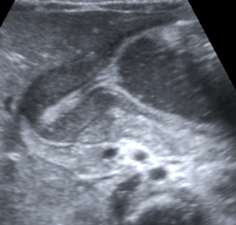
| Imagen por US de EHP: Engrosamiento hipoecoico de la musculatura y elongación del canal pilórico. La mucosa gástrica presenta hipertrofia y se prolapsa hacia el antro, “signo del pezón” (flecha). |
Adenitis Mesentérica
La inflamación de nódulos linfáticos mesentéricos es causa frecuente de dolor abdominal en la infancia. Los síntomas clínicos son inespecíficos, fiebre, dolor abdominal, náuseas.
Suele ser un proceso autolimitado de origen viral. También puede ser secundaria a otras alteraciones inflamatorias (infección por Salmonella, Yersinia enterocolítica, Campylobacter jejuni; enfermedad de Crohn).
La ecografía es la principal herramienta diagnóstica. Se ven nódulos linfáticos aumentados de tamaño y dolorosos en la fosa ilíaca derecha, en ocasiones en raíz del mesenterio y región paraaórtica. Pueden formar conglomerados y suelen estar rodeados de grasa mesentérica engrosada y aumentada de ecogenicidad.
No hay un criterio definitivo para el diagnóstico de adenitis mesentérica. En general se consideran patológicos nódulos linfáticos con un diámetro menor >8 mm y un eje largo >20 mm, pero lo más frecuente es que sean menores de 1 cm. Por tanto el tamaño no es criterio diagnóstico único; deben ser dolorosos y mostrar aumento de la señal Doppler color.
Otros criterios son el número de adenopatías, la morfología redondeada y disminución de la ecogenicidad. No obstante estos son hallazgos comunes en los niños.
Es un diagnóstico de exclusión. El principal diagnóstico diferencial es la apendicitis aguda, por ello es importante visualizar el apéndice cecal normal.
Hernia Inguinal Incarcerada
Las hernias incarceradas más frecuentes en la edad pediátrica son las hernias inguinales indirectas, anomalía congénita que deriva del fallo de cierre del proceso vaginal. En las niñas el canal de Nuck funcionalmente similar al proceso vaginal, termina en los labios mayores y guía a los ovarios hasta su localización en la pelvis. Ambos se cierran entre las 36 y 40 semanas de gestación.
No todos los procesos vaginales patentes desarrollan hernia inguinal, no se puede predecir cuándo hay riesgo de esto.
La incidencia del proceso vaginal patente en los niños se estima entre 48-63% y disminuye con la edad (40% se cierran en los primeros meses de vida y 20% a los dos años de edad).
La mayoría de las hernias son asintomáticas, se presentan como un “bulto” intermitente en la ingle, en el escroto o en el labio.
La ecografía es una herramienta útil para el diagnóstico diferencial con testes retráctiles, adenopatías e hidrocele.
En las niñas el anexo se encuentra en un 15 – 31% de los sacos herniarios; tienen también mayor riesgo de deslizamiento del útero, trompas y vejiga.
La hernia incarcerada se presenta como un bulto no fluctuante irreductible, doloroso, eritematoso. Puede haber síntomas obstructivos y distensión abdominal. Es una de las urgencias quirúrgicas más frecuentes.
El riesgo de incarceración se incrementa en los recién nacidos de bajo peso y prematuros y la mayoría se produce durante el primer año de vida.
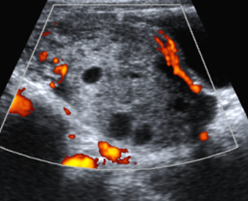
| Hernia inguinal: Imagen de ecografía que muestra asa dilatada con líquido y escaso peristaltismo, y epiplón en el conducto inguinal. Se redujo en quirófano una hernia incarcerada con intestino viable. |
Torsión de Ovario
La torsión de ovario se define por la rotación completa o parcial del pedículo vascular con obstrucción del drenaje linfático, flujo venoso y del aporte arterial.
La torsión anexial afecta al ovario y trompa de Falopio.
La torsión tubárica aislada es rara (1/1.5 millones).
Es una urgencia quirúrgica. Los síntomas son inespecíficos (fiebre, náuseas, vómitos, disuria). En más del 38% la sospecha es de apendicitis.
La ecografía tiene una sensibilidad del 100% y especificidad del 98%; muestra a menudo una gran masa anexial o torsión del pedículo vascular.
Es más frecuente en el lado derecho (mayor movilidad del ciego e íleon y un mesosalpinx más largo).
El Doppler color es útil pero más de dos tercios pueden mostrar flujo arterial conservado.
El 25% de las torsiones en la edad pediátrica se da en ovarios normales; 51-84% son secundarias a patología anexial (teratomas, quistes ováricos, quistes paraováricos /paratubáricos, cistoadenomas, ovarios poliquísticos, hidrosalpinx).
La CT y RM no son técnicas de primera elección para el diagnóstico en la edad pediátrica. Pueden ser útiles para valorar organodependencia de masas visualizadas por US o por dificultad para valorar los anexos ecográficamente.
Signos de torsión ovárica por US: masa anexial de ecogenicidad heterogénea o con niveles líquido / líquido, desplazamiento periférico de los folículos, color Doppler disminuido o ausente, signo del remolino, flujo diastólico invertido, desviación uterina de la línea media.
En neonatas se manifiesta ecográficamente como quiste complejo asintomático. El diagnóstico diferencial incluye quiste omental, quiste mesentérico, duplicación intestinal; el tratamiento en estos casos será quirúrgico independientemente del tamaño.
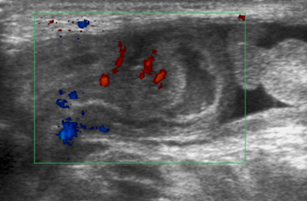
| Torsión anexial. Imagen ecográfica que muestra un ovario derecho aumentado de tamaño, con folículos periféricos dilatados. Señal Doppler en tejidos periféricos. En cirugía se vió un anexo con infarto hemorrágico y torsión de la trompa de Falopio. |
Invaginación ileocólica
La invaginación ileocólica representa la segunda causa de obstrucción intestinal en niños tras la hernia incarcerada. Más frecuente entre los 6 meses y 2 años de edad donde se consideran idiopáticas debido a la hiperplasia folicular del íleon y afectación ganglionar por infección viral. En menores de 3 meses y mayores de 5 años la posibilidad de causa orgánica subyacente es mayor: Meckel, linfoma intestinal, etc.
La tríada clínica clásica (dolor abdominal, sangre en heces y masa palpable) se ve sólo en el 20 – 40% de los casos.
La ecografía presenta una sensibilidad y especificidad superior al 97%. La apariencia en “donut” en plano transversal, “de sandwich” en plano longitudinal y “pseudoriñón” en plano oblicuo responde a los tres 3 anillos de la pared intestinal: el segmento de tubo digestivo receptor periférico que contiene al asa invaginada y ésta que se compone de una porción central que se introduce y una porción intermedia que retorna evertida y edematosa. Entre ambos segmentos del asa invaginada queda el mesenterio.
El tratamiento de elección es la reducción no quirúrgica con enema hidrostático y control ecográfico, con enema de aire y control fluoroscópico, o con reducción manual y control ecográfico. Depende del centro la realización de una u otra. Todas con elevada tasa de éxito.
Las contraindicaciones absolutas para la reducción de la invaginación intestinal son la presencia de signos clínicos de peritonitis o shock y la perforación intestinal.
Hasta un 10-15% recurren, especialmente en las primeras 24 horas.
Apendicitis Aguda
La apendicitis aguda es la causa de abdomen quirúrgico más frecuente en la infancia. La presentación clásica sólo ocurre en un tercio de los pacientes pediátricos. En niños menores de 5 años la evolución hacia la perforación apendicular puede suceder entre 6 a 12 horas tras la aparición de la sintomatología. La neutrofilia es clave dentro de la analítica.
El diagnóstico debe ser clínico y la ecografía debe realizarse ante duda diagnóstica.
Los criterios ecográficos son: pared apendicular mayor de 2mm con alteración/pérdida de la ecoestructura en capas, diámetro transverso ≥ 7mm, hipervascularización “en anillo” con Doppler-color, alteraciones de la ecogenicidad de la grasa y líquido o colecciones periapendiculares. El diámetro apendicular no debe ser ponderado excesivamente. Ante apéndice en límites equívocos (6-8mm), el diagnóstico ecográfico debe basarse en la presencia o ausencia de otros signos acompañantes.
No se debe descartar el diagnóstico de apendicitis si no se visualiza el apéndice en toda su longitud ya que hasta un 5% están limitadas a la punta. Las apéndices perforadas y complicadas presentan importante reacción inflamatoria local con alteraciones mesentéricas y desestructuración de la misma.
La TC ofrece unas cifras de sensibilidad (94%) y especificidad (95%) ligeramente superiores a la ecografía (88% y 94% respectivamente). Debido a la radiación ionizante, su utilización en la edad pediátrica debe reservarse para aquellos casos con alta sospecha clínica y ecografía no concluyente.
Escroto Agudo
Las causas más frecuentes de dolor escrotal agudo son: torsión testicular, torsión del apéndice testicular y epididimitis. Identificar la torsión e intervenir urgente es fundamental para salvar el teste. La torsión del testículo se produce con mayor frecuencia en el período neonatal y en torno a la pubertad, en tanto que la torsión del apéndice testicular tiene lugar en un intervalo más amplio de edad. La epididimitis aguda afecta a dos grupos de edad: menores de un año y entre los 12 y 15 años.
La ecografía Doppler presenta para el teste agudo una sensibilidad del 63,6 %-100 %, una especificidad del 97%-100 %, un valor predictivo positivo del 100 % y un valor predictivo negativo del 97,5 %.
En la epididimitis se afecta sobre todo la cabeza con aumento del tamaño e hiperemia.
La torsión del apéndice se presenta como una masa hipoecoica avascular entre epidídimo y testículo, con epididimitis secundaria.
En la torsión testicular la ecoestructura se mantiene las primeras horas, después aumenta el tamaño, se hace hipoecoico por el edema, para progresivamente ser heterogéneo por congestión vascular, hemorragia e isquemia. El cordón torsionado, aumentado y ejerciendo efecto masa sobre el teste es el hallazgo principal para su diagnóstico. El Doppler puede mostrar flujo arterial en las primeras fases de la torsión y en caso de torsión parcial o intermitente; un flujo arterial persistente no excluye una torsión testicular. Conviene siempre comparar con el teste contralateral. En torsión tardía existe hiperemia en cubiertas escrotales con ausencia de flujo intraparenquimatoso.
Bibliografía
Smith J, Fox SM. Pediatric Abdominal Pain. An Emergency Medicine Perspective. Emerg Med Clin N Am. 2016; 34:341-361.
Del Pozo G, Albillos JC, Tejedor D, Calero R, Rasero M, de la Calle U, et al. Intussusception in Children: Current Concepts in Diagnosis and Enema Reduction. Radiographics. 1999; 19:299-319.
Vazquez JL, Ortiz M, Doniz MC, Montero M, del Campo VM. External manual reduction of paediatric idiopathic ileocolic intussusception with US assistance: a new, standardised, effective and safe manoeuvre. Pediatr Radiol. 2012; 42:1197-1204.
Berrocal T, del Pozo G. Imaging in Pediatrics Gastrointestinal Emergencies. En Devos AS, Blickman JG, editors. Radiological Imaging of the Digestive Tract in Infants and Children. 1st ed. Berlin Heidelberg: Springer-Verlag; 2008. p.35-73.
Telemanich M., Orth R., Zhang W., Lopez M., Carpenter J.Mahmodd N. et al Searching for certainty: findings predictive of appendicitis in equivocal ultrasound exams. Pediatr Radiol. 2016; 46:1539–1545.
Goldin A., Khanna P., Thapa M., McBroom J., Garrison M., Parisi M. Revised ultrasound criteria for appendicitis in children improve diagnostic accuracy. Pediatr Radiol. 2011; 41:993–999.
Wiersan F., Toorenvliet B., Bloem J., Allema J., Holscher H. US examination of the appendix in children with suspected appendicitis: the additional value of secondary signs. Eur Radiol. 2009; 19:455–461.
Fallon SC, Orth RC, Guillermann RP, Munden MM, Zhang W, Elder SC, et al. Development and validation of an ultrasound scoring system for children with suspected acute appendicitis. Pediatr Radiol. 2015; 45:1945–1952.
Rafailidis V., Apostolou D., Charsoula A., Rafailidis D. Sonography of the scrotum: from appendages to scrotolithiasis. J Ultrasound Med. 2015; 34:507-18.
Delaney LR, Karmazyn B. Ultrasound of the pediatric scrotum. Semin Ultrasound CT MR. 2013; 34: 248-56.
Louie JP. Essential diagnosis of abdominal emergencies in the first year of life. Emerg Med Clin N Am. 2007; 25:1009-1040.

