INTRODUCCIÓN:
El diagnóstico del abdomen agudo en el embarazo-puerperio es difícil debido a factores intrínsicos a este estado: leucocitosis, desplazamiento de estructuras abdominales y pélvicas, difícil exploración y náuseas y vómitos. Las técnicas de imagen adquieren una especial relevancia.
OBJETIVOS:
Familiarizarse con las patologías de la paciente embarazada o puérpera y optimizar el uso de las técnicas de imagen para su diagnóstico.
TÉCNICAS:
La ecografía es la técnica de elección durante el embarazo por la ausencia de radiación ionizante y su disponibilidad. Sólo cuando esta no sea diagnóstica recurriremos a la RM (el primer trimestre controvertido: recomendamos evitarla) sin contraste intravenoso (gadolinio) por su asociación con alteraciones reumatológicas-infiltrativas en el neonato. La TC es la técnica de elección cuando se da una situación de amenaza vital y se requiere un diagnóstico rápido, como es el caso de hipovolemia severa, con traumatismo previo o sospecha de sangrado activo o sepsis y ecografía no concluyente. Se realizará siguiendo el principio de ALARA. Siempre que utilicemos contrastes yodados se realizará despistaje de hipotiroidismo en el neonato.
En el puerperio las tres técnicas pueden utilizarse siendo por supuesto la ecografía la primera herramienta diagnóstica. En relación a los contrastes yodados y de gadolinio <1 % y <0.04% respectivamente de la dosis intravenosa administrada a la madre se excreta a la leche y esto ocurre en las primeras 24 horas. Además, menos del 1% del contraste (yodado o de gadolinio) ingerido por el lactante es absorbido, es decir, la dosis sistémica para el lactante será menor del 0,01% (yodados) y del 0,0004 % (gadolinio) de la dosis administrada a la madre, que representa menos del 1 % de la dosis de contraste en estudio de lactantes. No es necesario, por tanto, suspender la lactancia.
COMPLICACIONES ABDOMINALES DEL EMBARAZO Y PUERPERIO
- A) Obstétricas-ginecológicas
- Placentarias
- Abruptio placenta
- Anomalías de la implantación placentaria
- Placenta previa
- Placenta accreta-increta-percreta
- Uterinas
- Ruptura uterina
- Necrosis miomatosa del embarazo
- Productos retenidos de la concepción
- Endometritis/infección de herida
- Hemorragia periparto (HPP)
- Ováricas
- Torsión anexial/ovárica
- Quistes teca luteínicos
- Tromboflebitis de vena ovárica
- Embarazo ectópico
- No obstétricas/no ginecológicas
- Urolitiasis/pielonefritis
- Gastrointestinales
- Apendicitis aguda
- Obstrucción intestinal
- EII
- Diverticulitis aguda
- Hepatobiliar
- Colecistitis aguda
- Pancreatitis aguda
- HELLP
- Esteatosis aguda del embarazo
- Obstétricas-ginecológicas
- Placentarias
- Abruptio placenta-desprendimiento prematuro de placenta (DPP)
Separación prematura de una placenta normalmente implantada formándose un hematoma. 1% de los nacimientos con importante morbimortalidad materna y neonatal.
Factores de riesgo: HTA crónica, preeclampsia, cocaína, tabaco, gestación múltiples, edad materna avanzada y traumatismo abdominal: el 40-50 % de las gestantes con un traumatismo abdominal mayor presentarán DPP.
Clínica: sangrado vaginal, dolor uterino, contracciones en el segundo o tercer trimestre y signos de distrés fetal. En el caso de traumatismo previo los síntomas suelen darse en las 6-48 horas posteriores.
Diagnóstico por imagen:
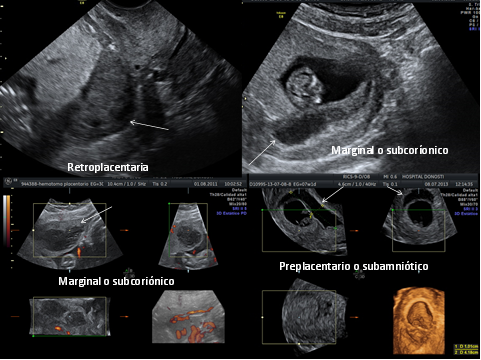
-Ecografía: Sensibilidad moderada (50-80%) debido a que la ecogenicidad del hematoma agudo puede ser similar a la de la placenta.
- Colecciones hiper/hipoecogénicas retroplacentarias, marginales o subcoriónicas o preplacentarias o subamnióticas.
- Placenta heterogénea y de grosor aumentado (>5 cm).
- Regiones intraplacentarias de ecogenicidad variable y localización marginal que elevan la membrana.
-RM: Ante ecografía negativa y sospecha alta por su alta sensibilidad (94-100%) gracias a los productos de degradación de la sangre que crean artefactos de susceptibilidad en difusión y alteraciones de intensidad de señal en T1 y T2. Permite además determinar la antigüedad del hematoma, crucial pues los hiperagudos (primeras horas, oxihemoglobina intracelular: isointenso con la placenta en T1 e hiperintensos en T2) son los que más riesgo de progresión tienen.
–TC: Papel limitado por el realce heterogéneo de la placenta en condiciones normales reservando su uso a los casos con traumatismo abdominal previo con riesgo vital.
- Áreas hipocaptantes que pueden ser retroplacentarias o afectar a todo su grosor.
- Anomalías de la implantación placentaria
1.b.i. Placenta previa
Implantación de la placenta en el segmento uterino bajo. Puede ser completa o central, parcial y marginal. <1% de los nacimientos y se asocia a multiparidad, multigestación, edad>40 años, placenta grande, cesáreas previas, abortos previos y antecedente de placenta previa.
La presencia de placenta previa aumenta la incidencia de complicaciones como el DPP, hemorragias, malpresentación y malformaciones fetales…aumentando así la necesidad de cesárea incluso de histerectomía.
Clínica: sangrado vaginal sin dolor en el segundo-tercer trimestre.
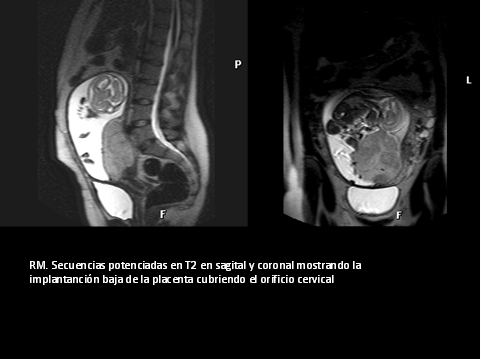
–Diagnóstico por imagen: La placenta cubre parcial o totalmente el orificio cervical interno.
–Ecografía: Sonda transvaginal (S 100%, E 98,8%). En la transabdominal es recomendable depleción vesical.
–RM: Detecta anomalías asociadas como placenta accreta, percreta o DPP.
>90% de las placentas previas diagnosticadas en la semana 20 se resuelven a término. Si persiste se realizará monitorización maternofetal para decidir cesárea electiva, permitiendo el parto vaginal sólo si la placenta se encuentra a más de 2 cm del orificio cervical en la semana 35.
1.b.ii. Placenta accreta, increta, percreta
Anomalías de la implantación debidas a un fallo del proceso normal de formación decidual e implantación placentaria. Las vellosidades placentarias se adhieren directamente (accreta), invaden (increta) o atraviesan el miometrio (percreta). Asociada a cesáreas/cirugías previas, sitios raros de implantación (placenta previa), multíparas, edad avanzada. Si no se reconoce puede llevar a hemorragias periparto catastróficas y es responsable del 33-50% de las histerectomías urgentes periparto.
–Diagnóstico por imagen:
–Ecografía: Sensibilidad y especificidad variables (50-100% y 50-98%)
- Visualización de lagunas vasculares con flujo turbulento con aspecto de queso suizo, si alcanzan las estructuras adyacentes corresponden a la variedad percreta.
- Disrupción del flujo retroplacentario normal
- Pérdida de la zona miometrial hipoecoica retroplacentaria normal, adelgazamiento miometrial, presencia de masas exofíticas
–RM: Sensibilidad (80-85%) y especificidad (65-100%). Ante ecografía no concluyente o sospechosa de placenta precreta porque delimita mejor la invasión de estructuras adyacentes. Permite planificar la incisión de cesárea.
- Bandas hipointensas placentarias en T2 (lagunas vasculares)
- Pérdida de la morfología normal del útero, intensidad heterogénea en T2 (placenta accreta)
- Protrusión de la placenta fuera del contorno miometrial normal, con/sin invasión de órganos adyacentes (percreta)
- Uterinas
- Ruptura uterina
Solución de continuidad en la pared uterina y su serosa. Responsable del 20% de las muertes maternas por hemorragia periparto. Factores de riesgo: cesárea previa (≥90 % de las rupturas), cirugías uterinas previas, gestación múltiple, gran multiparidad, polihidramnios, retirada manual de la placenta, dilataciones o legrados previos.
Debemos sospecharla ante un distrés fetal brusco, sangrado, dolor pélvico, shock.
-Diagnóstico por imagen:
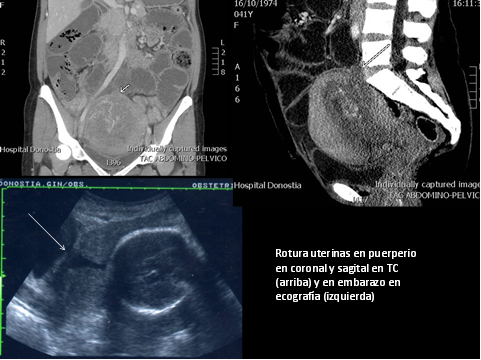
–Ecografía:
- Hematoma intra o extraperitoneal
- Evidencia de dehiscencia uterina en algunos casos
- Partes/todo el feto en localización extrauterina, hemorragia intraamniótica, protrusión focal de las membranas a través de la dehiscencia
–TC: Especialmente en el postparto
- Área hipodensa a través del miometrio
- Incluso una solución de continuidad del miometrio con hemoperitoneo masivo
–RM: Indicada en casos poco sintomáticos de presentación atípica.
Al contrario del TC permite una clara visualización de la pared uterina y la extensión de la solución de continuidad diferenciando la ruptura de la dehiscencia de cicatriz al demostrar la integridad de la serosa. Esta última permite un manejo conservador en anteparto, por el contrario, la ruptura uterina exige estabilización de la madre e inmediata extracción quirúrgica del feto con reparación de la ruptura o histerectomía.
- Necrosis miomatosa del embarazo
Infarto hemorrágico miomatoso causado por trombosis venosa o por ruptura de arterias intramiomatosas. Ocurre normalmente en la segunda mitad del embarazo o en el puerperio. Cursa con dolor agudo, dolor a la palpación, febrícula y leucocitosis.
–Diagnóstico por imagen:
–Ecografía:
- Lesiones heterogéneas o hiperecoicas que se convierten en anecoicas por la necrosis
–RM: En casos dudosos
- Hiperintensidad de señal difusa o periférica en T1
- Intensidad de señal variable en T2 dependiendo del grado de hemorragia intralesional
Diagnóstico diferencial de otras causas de abdomen agudo de la segunda mitad del embarazo: DPP, hidramnios agudo y torsión ovárica.
El manejo es conservador con descanso en cama, analgésicos y a veces profilaxis antibiótica.
- Productos retenidos de la concepción (PRC)
Fallo del útero para evacuar parte o toda la placenta que provoca episodios de hemorragia periparto o endometritis. Factores predisponentes: adhesiones, atonías uterinas, cicatrices uterinas, placenta succenturiata y placenta accreta.
–Diagnóstico por imagen:
–Ecografía:
- Masa de ecoestructura heterogénea en cavidad uterina (S 79% y E 89 %)
- Líquido endometrial complejo
- Engrosamiento endometrial
- El Doppler color puede ayudar: es más frecuente la presenc ia de flujo endometrial en pacientes con productos retenidos
- Alto VPN: Línea endometrial<10 mm o con líquido endometrial anecogénico prácticamente excluye el diagnóstico.
–RM: Ante ecografía no concluyente.
- Masa endometrial que realza y permite detectar alteraciones subyacentes como placenta percreta.
Tratamiento: legrado de la cavidad uterina.
- Endometritis/infección de incisión uterina
Infección del endometrio o decidua (PRC) con/sin extensión al miometrio y parametrio. La incidencia ha disminuido gracias a la profilaxis antibiótica. Factores predisponentes: cesárea (x10-20%), procedimientos invasivos, ruptura prematura de membranas, parto prolongado, placenta retenida. Cursa con fiebre, dolor abdominal, exudado vaginal maloliente, sangrado vaginal, leucocitosis; la mayoría en la primera semana postparto.
–Diagnóstico por imagen:
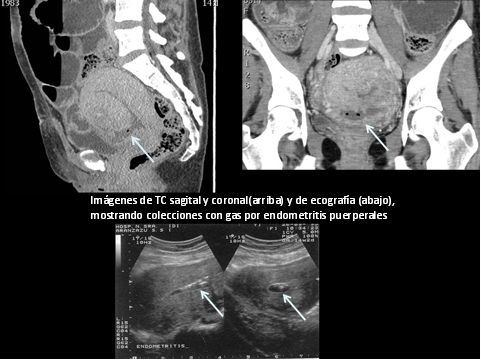
–Ecografía: Técnica inicial de elección.
- Endometrio heterogéneo con/sin evidencia de gas.
–TC y RM:
- Presencia de líquido y aire en la cavidad endometrial
- Endometrio engrosado hipercaptante y heterogéneo
- Estriación parametrial
- Abscesos miometriales, parametriales o del ligamento ancho, peritonitis
- Tromboflebitis pélvica u ovárica
El manejo consiste en tratamiento antibiótico de amplio espectro, dilatación y legrado si existen productos retenidos de la concepción incluso cirugía en los casos de afectación miometrial-parametrial extensa.
- Hemorragia periparto (HPP)
Sangrado vaginal excesivo (>500 ml tras un parto vaginal y > 1000 ml tras una cesárea)
- Primaria: 24 horas tras el alumbramiento
- Secundaria: entre 24 horas y 6 semanas tras el alumbramiento
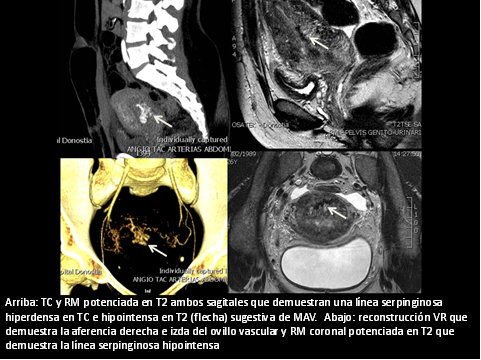
Responsable del 35 % de las muertes maternas en el puerperio, es consecuencia de la atonía uterina (causa más frecuente de la primaria), los productos retenidos de la concepción (causa más frecuente de la secundaria), lesión uterocervical, subinvolución uterina, placenta accreta, endometritis, pseudoaneurismas o malformaciones arteriovenosas de la arteria uterina.
–Diagnóstico de imagen:
–Ecografía:
- Descarta o confirma la presencia de productos retenidos de la concepción; la ausencia favorece la atonía/subinvolución uterina)
- Malformaciones vasculares uterinas: lagos vasculares con baja resistencia, alto flujo diastólico y aliasing
–TC y RM:
- Valoración de lesiones uterinas o infecciones
- Diagnóstico y planificación de tratamiento endovascular de pseudoaneurismas y MAVs
–Angiografía:
- Diagnóstico (si las anteriores no son concluyentes)
- Tratamiento de MAVS y pseudoaneurismas
- Primera línea en pacientes estables con HPP refractaria
- Segunda línea en pacientes inestables en las que la cirugía ha fracasado o está contraindicada
- Ováricas
- Torsión ovárica o anexial
Complicación rara (1-10/10000 embarazos espontáneos). La mayoría en el primer trimestre del embarazo.
Factores de riesgo: masa ovárica>5cm, masa ovárica benigna (teratoma quístico maduro es la más frecuente), hiperestimulación ovárica, cirugías previas, adherencias.
Clínica: dolor abdominal o pélvico de comienzo agudo.
–Diagnóstico de imagen:
–Ecografía:
- Ovario morfológicamente anómalo, aumentado de tamaño y flujo ausente. No obstante, la torsión puede ser intermitente por lo que la presencia de flujo no la descarta
- Posición anómala del ovario
- Signo del pedículo torsionado o signo del remolino
- Presencia de líquido libre
–RM:
- Ovario aumentado de tamaño respecto al contralateral con edema estromal (T2)
- Pedículo vascular torsionado
- Hemorragia ovárica (T1)
- Estriación de la grasa pélvica, hematoma y ausencia de realce: signos de necrosis que requieren rápida intervención quirúrgica
El manejo consiste en detorsión quirúrgica urgente preferiblemente laparoscópica.
- Quistes teca luteínicos o Hyperreactio Luteinalis
Masa ovárica quística multiloculada generalmente detectada en pacientes con hiperestimulación HCG. Factor de riesgo: Ovario poliquístico.
Generalmente asintomático.
–Diagnóstico de imagen: Crecimiento moderado hasta masivo de los ovarios con múltiples quistes simples o hemorrágicos, de elección la ecografía.
Regresan normalmente tras el parto.
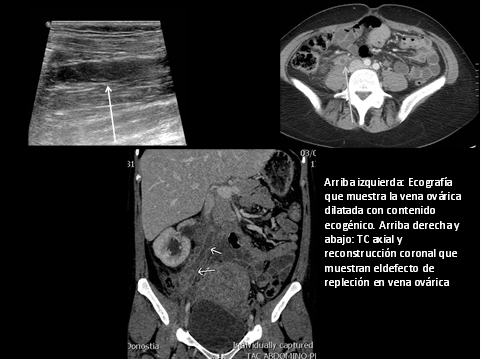
- Trombosis/ tromboflebitis de vena ovárica
Generalmente postparto, en pacientes con endometritis.
Clínica: fiebre, leucocitosis y dolor agudo en flanco sin otro foco infeccioso conocido.
–Diagnóstico de imagen:
–Ecografía: Detecta el trombo en la parte visualizada de la vena.
–TC y RM:
- Defectos de repleción en venas ováricas. Permite detectar su extensión a la vena cava inferior
- Tromboflebitis: Realce de la pared de la vena ovárica con estriación de la grasa adyacente.
El manejo consiste en tratamiento anticoagulante – es importante comenzar rápidamente para evitar la extensión a vena cava inferior/TEP- y tratamiento antibiótico.
- Embarazo ectópico
Es la implantación del óvulo fecundado fuera del endometrio uterino (98 % en trompa, ovario <1%, abdominal 1-2 % y cervical 0,15 %). Principal causa de muerte materna en el primer trimestre.
1-2 % de todos los embarazos. La incidencia ha aumentado debido al aumento de la edad de las gestantes, el aumento de la incidencia de las infecciones de transmisión sexual y el aumento del uso de dispositivos anticonceptivos.
Factores de riesgo: lesión tubárica previa por EIP o cirugía, DIUs, endometriosis, historia de embarazos ectópicos, tabaco, historia de subfertilidad.
Clínica: la triada clásica de amenorrea, dolor abdominal y sangrado vaginal se da en menos del 50 % de los casos. Es decir, la clínica es inespecífica por lo que es necesario tenerlo en mente en los dolores abdominales en mujeres fértiles. El diagnóstico precoz es crucial para disminuir la morbimortilidad materna y para preservar la fertilidad futura.
–Diagnóstico de imagen:
–Ecografía: La ecografía transvaginal es el mejor método aislado para diagnóstico
- Presencia de masa anexial sin saco intrauterino
- βHGC sérica>1000-1500 mIU/m sérica + masa anexial (E 96%)
- En ocasiones puede detectar el saco gestacional extrauterino
–TC:
- Masa anexial compleja de alta densidad
- Estriación de la grasa perianexial
- Hemoperitoneo
–Resonancia magnética:
- Permite determinar la localización del saco gestacional y el polo fetal (T2):
- Saco gestacional hiperintenso en T2 e hipo-isointenso en T1 con áreas de
- Hemorragia aguda (hiperintensa en T1 e hipointensa en T2)
- Realce en anillo o puntiforme
- Hematoma anexial o abdominal
- Dilatación tubárica por hemosalpinx y realce de la pared tubárica
- Diagnóstico diferencial con un aborto incompleto (por localización)
- Diagnóstico diferencial con quiste de cuerpo lúteo ( localizado en ovario, con pared gruesa ligeramente hiperintensa en T1y relativamente hipointensa en T2 y con realce)
- No obstétricas
Comentaremos sólo el HELLP por límites de espacio.
- Hepatobiliar
- HELLP
El síndrome HELLP se caracteriza por: hemólisis, enzimas hepáticas elevadas, trombocitenia. 0,2-0,6% de todos los embarazos y 10-20% de preeclampias.
–Diagnóstico de imagen:
–Ecografía:
- Edema hepático, ascitis y hepatomegalia.
–RM y TC:
- Hematomas intra y extrahepáticos
- Edema hepático por la isquemia aguda
- Necrosis hepática en estadios severos
El manejo se centra en el control de la tensión arterial, prevención de crisis convulsivas, corrección de la coagulación y el alumbramiento.
CONCLUSIÓN:
El radiólogo desempeña un papel crucial en el diagnóstico del abdomen agudo. Debemos conocer, por tanto, sus posibles causas y características de imagen en el embarazo-puerperio utilizando la ecografía como prueba inicial, RM si la anterior no es concluyente y la TC en situaciones de riesgo vital y en el puerperio.
RESUMEN:
El abdomen agudo se define como cualquier condición intraabdominal aguda caracterizada por dolor, sensibilidad y rigidez muscular para la cual debe considerarse la posibilidad de cirugía urgente. Algunas causas de abdomen agudo son más probables en el embarazo-puerperio y otras son específicas del embarazo. El diagnóstico del abdomen agudo en el embarazo-puerperio es particularmente difícil debido a factores intrínsicos del embarazo por ello el radiólogo adquiere un papel crucial.
La ecografía es la técnica de elección para valoración de las complicaciones del embarazo y el puerperio. La RM es la siguiente prueba ante una ecografía no concluyente aunque no se recomienda el uso de gadolinio en pacientes embarazadas. La TC debería reservarse para aquellos casos en los que existe riesgo vital, fundamentalmente en traumatismos con hipovolemia o sepsis y en determinadas indicaciones postparto.
Entre las complicaciones agudas obstétricas nos encontramos las relacionadas con la placenta (abruptio placenta, anomalías de implantación placentaria: placenta previa y el espectro placenta accreta-increta-percreta), las relacionadas con el útero (ruptura, degeneración miomatosa aguda, retención de productos de la concepción, endometritis, hemorragia periparto) y las relacionadas con el ovario (torsión anexial / ovárica, quistes teca-luteínicos, tromboflebitis de vena ovárica y embarazo ectópico).
Entre las complicaciones agudas no obstétricas se encuentran las urolitiasis, las gastrointestinales (apendicitis aguda, obstrucción intestinal y enfermedad inflamatoria intestinal), las hepatobiliares (colecistitis, pancreatitis aguda, HELLP y la esteatosis hepática aguda de embarazo) y las vasculares (enfermedad tromboembólica).
El radiólogo debería estar familiarizado con las características epidemiológicas, clínicas y de imagen para un diagnóstico y en ocasiones tratamiento intervencionista adecuado.
BIBLIOGRAFÍA
- Masselli, G., Derme, M., Laghi, F., Framarino-dei-Malatesta, M., & Gualdi, G. (2015). Evaluating the Acute Abdomen in the Pregnant Patient. Radiologic Clinics of North America, 53(6), 1309-1325.
- ACR-SPR practice parameter for imaging pregnant or potentially pregnant adolescents and women with ionizing radiation. acr.org/~/media/ACR/Documents/PGTS/guidelines/Pregnant_Patients
- Guidelines for Diagnostic Imaging During Pregnancy and Lactation. acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/Guidelines-for-Diagnostic-Imaging-During-Pregnancy-and-Lactation
- Manual on Contrast Media v10.2. acr.org/Quality-Safety/Resources/Contrast-Manual
- Ray JG, Vermeulen MJ, Bharatha A, Montanera WJ, Park AL. Association Between MRI Exposure During Pregnancy and Fetal and Childhood Outcomes.
JAMA. 2016 Sep 6;316(9):952-61.
- Akshay D. Baheti, Refky Nicola, Genevieve L. Bennett, Ritu Bordia, Mariam Moshiri, Douglas S. Katz, Puneet Bhargava. (2016) Magnetic Resonance Imaging of Abdominal and Pelvic Pain in the Pregnant Patient. Magnetic Resonance Imaging Clinics of North America 24:2, 403-41
- Woussen, X. Lopez-Rendon, D. Vanbeckevoort, H. Bosmans, R. Oyen, F. Zanca. (2016) Clinical indications and radiation doses to the conceptus associated with CT imaging in pregnancy: a retrospective study. European Radiology 26:4, 979-985
- Wendy Hansen, Mariam Moshiri, Angelisa Paladin, Ramit Lamba, Douglas S. Katz, Puneet Bhargava. (2017) Evolving Practice Patterns in Imaging Pregnant Patients With Acute Abdominal and Pelvic Conditions. Current Problems in Diagnostic Radiology 46:1, 10-16
- Shanbhogue, A. K., Menias, C. O., Lalwani, N., Lall, C., Khandelwal, A., & Nagar, A. (2013). Obstetric (nonfetal) complications. Radiologic Clinics of North America, 51(6), 983-1004.
- Thomsen, H. S., Morcos, S. K., Almén, T., Bellin, M. F., Bertolotto, M., Bongartz, G., … & Stacul, F. (2013). Nephrogenic systemic fibrosis and gadolinium-based contrast media: updated ESUR Contrast Medium Safety Committee guidelines. European radiology, 23(2), 307-318.
- Masselli, G., Derchi, L., McHugo, J., Rockall, A., Vock, P., Weston, M., … & Subcommittee, E. F. P. I. (2013). Acute abdominal and pelvic pain in pregnancy: ESUR recommendations. European radiology, 23(12), 3485-3500.
- Collins, S. L., Ashcroft, A., Braun, T., Calda, P., Langhoff-Roos, J., Morel, O., & Chantraine, F. (2015). Proposal for standardised ultrasound descriptors of abnormally invasive placenta (AIP). Ultrasound in Obstetrics & Gynecology.
- Shanbhogue, A. K., Lalwani, N., & Menias, C. O. (2013). Gestational trophoblastic disease. Radiologic Clinics of North America, 51(6), 1023-1034.
- Khandelwal, A., Fasih, N., & Kielar, A. (2013). Imaging of acute abdomen in pregnancy. Radiologic Clinics of North America, 51(6), 1005-1022.
- Masselli, G., & Gualdi, G. (2013). MR imaging of the placenta: what a radiologist should know. Abdominal imaging, 38(3), 573-587.
- Aoife Kilcoyne, Anuradha S. Shenoy-Bhangle, Drucilla J. Roberts, Rachel Clark Sisodia, Debra A. Gervais, Susanna I. Lee. (2017) MRI of Placenta Accreta, Placenta Increta, and Placenta Percreta: Pearls and Pitfalls. American Journal of Roentgenology 208:1, 214-221
- Derman, A. Y., Nikac, V., Haberman, S., Zelenko, N., Opsha, O., & Flyer, M. (2011). MRI of placenta accreta: a new imaging perspective. American Journal of Roentgenology, 197(6), 1514-1521.
- Thabet, A., Kalva, S. P., Liu, B., Mueller, P. R., & Lee, S. I. (2011). Interventional radiology in pregnancy complications: indications, technique, and methods for minimizing radiation exposure. Radiographics, 32(1), 255-274.
- Pelage, J. P., Soyer, P., Repiquet, D., Herbreteau, D., Le Dref, O., Houdart, E., … & Rymer, R. (1999). Secondary Postpartum Hemorrhage: Treatment with Selective Arterial Embolization 1. Radiology, 212(2), 385-389.
- Masselli, G., Brunelli, R., Monti, R., Guida, M., Laghi, F., Casciani, E., … & Gualdi, G. (2014). Imaging for acute pelvic pain in pregnancy. Insights into imaging, 5(2), 165-181.
- Takahashi, A., Takahama, J., Marugami, N., Takewa, M., Itoh, T., Kitano, S., & Kichikawa, K. (2013). Ectopic pregnancy: MRI findings and clinical utility. Abdominal imaging, 38(4), 844-850.
- Wallace, G. W., Davis, M. A., Semelka, R. C., & Fielding, J. R. (2012). Imaging the pregnant patient with abdominal pain. Abdominal imaging, 37(5), 849-860.
- Lourenco, A. P., Swenson, D., Tubbs, R. J., & Lazarus, E. (2014). Ovarian and tubal torsion: imaging findings on US, CT, and MRI. Emergency radiology, 21(2), 179-187.
- Spalluto, L. B., Woodfield, C. A., DeBenedectis, C. M., & Lazarus, E. (2012). MR imaging evaluation of abdominal pain during pregnancy: appendicitis and other nonobstetric causes. Radiographics, 32(2), 317-334.
- Dewhurst, C., Beddy, P., & Pedrosa, I. (2013). MRI evaluation of acute appendicitis in pregnancy. Journal of Magnetic Resonance Imaging, 37(3), 566-575.

