*Hospital Universitario La Paz
**Hospital Universitario Miguel Servert PROYECTO MAPAC
1. Introducción
Aunque todos creemos tener muy claro qué significa paciente politraumatizado, el grupo está integrado por una diversidad de lesionados que han sufrido un trauma grave, localizado o múltiple, o que han sido sometidos a un traumatismo de alta energía y que potencial- mente tienen una elevada mortalidad. El término lejos de quedar anclado sigue siendo dinámico y en continua revisión.
La definiciones / conceptos más utilizados para hablar del trauma grave se basan en criterios anatómicos que calculan el ISS o el AIS para definir la gravedad y predecir la mortalidad pero, en general, deben ser aplicados retrospectivamente. Desde luego para el radiólogo no es posible decidir a priori si se trata de un trauma que afecta una única región o más de una; pero se mantiene la idea de que la mortalidad supera previsiblemente la suma de las lesiones individuales ya que éstas se potencian con los mecanismos de respuesta fisiológicos.
La importancia de la radiología en el abordaje del paciente traumático queda fuera de duda ya que en la actualidad se mantiene y consolida como el soporte diagnóstico fundamental que establece, en cada caso, la opción terapéutica más apropiada ya sea conservadora, quirúrgica como de intervencionismo vascular; Aunque de acuerdo a las guías clínicas vigentes lo que determina el procedimiento inicial desde el punto de vistas radiológico es la situación de estabilidad hemodinámica del paciente…….por el momento.
En los últimos años se ha producido una revolución en la estrategia diagnóstica del paciente traumático que ha ido pasando de la utilización de la radiología simple y la ecografía FAST con tomografía dirigida por focos de interés hasta la utilización directa de la tomografía computarizada multidetector (TCMD) .
Las guías del colegio americano de radiólogos indican la TCMD para pacientes estables con trauma abdominal con nivel de indicación 9/9 prescindiendo de la ecografía FAST.
Para pacientes con traumatismo en columna cervical, con criterios NEXUS, el nivel de indicación es también de 9/9 para TCMD prescindiendo de la rx simple siempre con re- construcciones sagitales y coronales.
La angiografía por tomografía computarizada es la modalidad de elección para diagnóstico de las lesiones torácicas causadas por trauma con un nivel de indicación de 9/9 superando ya a la rx de tórax, que es de 8/9.
En las recomendaciones de no hacer que acaba de publicar la Sociedad Española de Radiología Médica ente las 5 más votadas se encuentra la de “no hacer radiografía de pelvis” en los paciente politraumatizados a quienes se vaya a practicar una TCMD de cuerpo completo (TCCC).
Nos situamos, pues, en suprimir / evitar la radiología simple que sólo proporciona radia- ción adicional pero no más información.
En este momento hay dos focos de debate; uno de ellos está en si reservar la TCCC sólo para pacientes estables o aplicarla también, o incluso de forma preferente, en los pacientes inestables siempre que los recursos, la organización y los protocolos estén adecuadamente diseñados y establecidos en el centro de trauma.
Cierto es que a pesar de las numerosas publicaciones que promueven y demuestran las ventajas que avalan a la TCCC como primer procedimiento, en cuanto a resultados de tiempos de diagnóstico de tratamiento, estancias en unidades de cuidados intensivos e incluso morbi-mortalidad la evidencia científica aún es baja. Estamos pendientes de los resultados del estudio multicéntrico randomizado REACT 2 en el que se compararán las dos formas de actuación en controversia: la realización inmediata del TCCC durante la evaluación primaria inicial contra el abordaje clásico que se practica todavía en determinados hospitales. Se analizarán los resultados en cuanto a morbi-mortalidad, precoz y tardía, tiempos de diagnóstico y tratamiento, costes económicos y dosis de radiación, entre otros. En este estudio se incluyen pacientes con trauma grave mayores de 18 años, pacientes politraumatizados y, también pacientes que han sido sometidos a un mecanismo de alta intensidad.
El segundo punto de debate está en aquellos pacientes que presentan un trauma- intermedio, o un determinado mecanismo lesional o un traumatismo de alta energía, pero sin evidencia de compromiso vital o, incluso, sin que presenten signos obvios o aparentes de lesión, en la exploración clínica o con la radiología convencional. Este grupo de pacien- tes puede llegar a alcanzar una mortalidad, definitivamente evitable, entre el 0.6% y el 2%.
En la patología traumática los hallazgos y las lesiones están en relación, sobre todo, con la intensidad y los vectores de la energía y existen numerosas lesiones que no se mani- fiestan en un primer momento quedando latentes y enmascaradas hasta que se desenca- dena un shock, que puede ser irreversible, y por ello, en muchos hospitales, este grupo de pacientes, se incluyen y manejan desde el punto de vista radiológico de la misma manera.
Sin embargo, en nuestra experiencia diaria tenemos la percepción de que colaboramos a un sobretriage inaceptable, que hacemos demasiados TCCC y que, sin embargo, en- contramos pocos hallazgos relevantes. En el otro extremo está la ausencia de consenso alguno en cuanto a la seguridad de no llevar a cabo la exploración con TCCC. Por todo ello y porque, en general se trata de pacientes jóvenes, con mínimos o ausentes signos de lesión, a quienes nos repugna someterles a un TCCC con fase arterial y venosa, creemos que merece la pena proponer un protocolo de exploración específicamente diseñado para ellos.
Objetivos docentes
- El objetivo de esta actualización es revisar y analizar los criterios denominados de alta energía o de alto riesgo y su justificación
- Poner de manifiesto las lesiones que más frecuentemente pueden permanecer ocultas en una primera evaluación
- Entre los diversos protocolos de exploración existentes proponer un protocolo especifico y justificado de estudio para este tipo de pacientes
Mecanismos de alto riesgo
Estos pacientes en quienes existe la sospecha o certeza, de que han sido sometidos a un traumatismo de alta energía, independientemente de la existencia o no de signos de gravedad o incluso de lesión, son los que vamos a denominar pacientes con traumatismos potencialmente graves.
Si revisamos los criterios que incluyen esos mecanismos de alto riesgo se puede re- conocer variaciones en cuanto a velocidad, altura y circunstancias que unos hospitales especifican en sus protocolos y otros no.
Así la clasificación que promueve the Maryland Institute for Emergency Medical Services Systems. (Adapted from The Maryland Medical Protocols for EMS Providers. Baltimore, Maryland: MIEMSS, 2011) subdivide a estos pacientes en categoría B y categoría C
| Categoría B |
| Glasgow Coma Scale (GCS) score 9-14 |
| Compromiso vascular o neurológico en un miembro |
| Amputación proximal a muñeca / tobillo |
| Aplastamiento o mutilación de una extremidad |
| Traumatismo penetrante proximal a rodilla o codo |
| Combinación de trauma con quemadura o electrocución |
| Categoría C |
| Edad < 5 > 55 años |
| Pacientes con alteraciones en la coagulación o anticoagulados |
| Paciente en diálisis |
| Gestación > 20semanas |
| A juicio del médico responsable |
| Alto riesgo en vehículos
• Intrusión >12 in en el sitio del ocupante ó > 18 in en otro lugar • Eyección (parcial o completa fuera del vehículo • Muerte de algún pasajero en el mismo compartimento • Telemetría del vehículo consistente con lesión de alto riesgo |
| Exposición a bomba, explosión o derrumbamiento |
| Caída de más de 3 veces la altura del paciente |
Los pacientes del grupo B presentan lesiones sin compromiso vital pero que implican un mecanismo lesional grave y en el grupo C se incluyen factores de riesgo y mecanismos de alta intensidad.
En el estudio REACT, en este apartado se incluye aquellos pacientes que sin mostrar riesgo vital cumplen los criterios de sospecha de lesión anatómica o mecanismo de alta energía que se exponen a continuación:
| Sospechas diagnósticas |
| Aplastamiento torácico Herida en el tórax Tórax abierto
Múltiples fracturas costales |
| Sospecha de severa lesión abdominal |
| Fractura pélvica |
| Fractura vertebral inestable o compresión medular |
| Fractura de al menos dos huesos largos |
| Mecanismos de riesgo |
| Caída de >3 metros de altura |
| Eyección del vehículo |
| Muerte de un ocupante del mismo vehículo |
| Paciente severamente lesionado en el mismo vehículo |
| Paciente atrapado por el tórax o el abdomen |
En nuestro hospital y en acuerdo con la emergencia extra-hospitalaria consideramos los siguientes criterios también agrupados por el mecanismo o por las lesiones que nos indican elevada transmisión de energía. En conjunto forman los “Trauma s Potencialmente Graves·”
| Mecanismo de lesión |
| Eyección del automóvil |
| Caída > 5 metros |
| Vuelta de campana |
| Impacto alta velocidad > 60km/h; 56km/h; 32Km/h |
| Colisión bici >10Km/h |
| Atropello |
| Motocicleta >30 km/h o separación del motorista |
| Necesidad de extricación |
| Deformidad del habitáculo |
| Pasajeros muertos o muy graves |
| Extricación prolongada <15min |
| Radio de acción de bomba o explosión/ Desplome de edificio |
| Lesiones anatómicas |
| GCS <15 |
| Estable con trauma múltiple |
| Fracturas abiertas de extremidades |
| Fracturas 2 huesos largos |
| Fracturas de pelvis estables |
| Amputaciones proximales a tobillo/ muñecas |
| Con quemaduras o electrocución |
| A juicio del médico responsable |
| Eco FAST + |
| Signos de lesión medular |
| Signos de lesión vascular |
| Mayor de 65 años |
2. Lesiones ocultas
La literatura está salpicada de casos de lesiones de origen traumático que se manifiestan tardíamente, a veces en forma a catastrófica, porque no fueron evidentes en la exploración clínica, ni en la radiología convencional, ni en la ecografía FAST, ni tampoco se manifestaron en las horas siguientes de observación. Todas estas lesiones se incluyen entre las causas de morbimortalidad de origen traumático potencialmente evitables.
Las más frecuentemente conocidas y publicadas son las roturas tardías hepáticas o esplénicas secundarias a lesiones vasculares contenidas, o sangrados intraparenquimatosos y menos frecuentemente lesiones intestinales.
Kaiser et al, en su estudio sobre 1744 pacientes con radiografía de tórax normal encuentra que hasta un 9-17% de paciente sometidos a determinados mecanismo de riesgo ( sobre todo deceleración) van a presentar lesiones, generalmente intimales, aórticas que cursan sin hematoma mediastínico ( 10-44%) permaneciendo ocultas al diagnóstico si sólo se realiza la radiografía de tórax.
La TCCC, en general, diagnostica hasta un 74% más de lesiones, que la radiología convencional mas USFAST, de las que un 16% del abdomen y 33% del tórax tienen impacto directo sobre el tratamiento del paciente. En el abdomen las más frecuentes son lesiones contenidas que cursan sin liquido libre, retroperitoneales, lesiones vasculares y sangrados …. Fig 1
En el tórax pueden ser lesiones ocultas y fuentes de error neumotórax pequeños, lesiones vasculares, diafragmáticas, contusiones parenquimatosas, hemotórax…Figs 2 y 3.
La radiografía de pelvis diagnostica sólo un 60 % de las fracturas del anillo pelviano pero no proporciona información decisiva acerca de la existencia de sangrado ni de la necesidad de embolización.
En la columna cervical las localizaciones más difíciles con elevada incidencia de error son las uniones cráneo cervical (40-50%) y la cérvico–torácica, los elementos posteriores, las articulaciones interapofisarias…
En el estudio ya clásico de Salim et al, Whole Body Imaging in Blunt MultisystemTrau- ma Patients Without Obvious Signs of InjuryResults of a Prospective Study, publicado en el año 2006 encuentra que de los 1000 pacientes atendidos y a quienes se les había practicado una TCCC, a 598 la exploración les fué indicada, únicamente, por haber sido sometidos a un mecanismo de alta energía, sin que existieran, en la exploración, signos evidentes de lesión. Eran pacientes que estaban alerta, conscientes y estables. La TCCC puso de manifiesto hallazgos significativos que implicaron un cambio en el manejo de los pacientes en casi el 19 % de los casos. Las lesiones encontradas fueros esplénicas, hepáticas, renales, intestinales, pulmonares, neumotórax y e incluso lesiones aórticas y también cerebrales intra y extraxiales.
Hutter et al, en un grupo semejante de pacientes estables que también han sufrido un traumatismos por mecanismo de alta riesgo encuentra, además un beneficio significativo en la supervivencia de esos pacientes si se les hace un TCCC de cuerpo completo (odds ratio para mortalidad: 0.28; 95% intervalo de confianza 0.19, mortality: 0.28; 95% confidence interval [CI], 0.19, 0.42).
Para Milo et al, sin embargo, en su estudio retrospectivo sobre 542 pacientes con trauma bio-mecánico y exploración clínica normal, sólo encuentra con el TCCC un 10 % de hallazgos y con un impacto mínimo sobre el cambio de tratamiento.
En el meta-análisis de Van Vugt R et al, parece que el empleo rutinario de TCCC en pacientes que han sufrido un trauma de alta energía conduce a un cambio en el tratamiento entre el 2 y el 27% y además produce también una mejora en los tiempos de diagnóstico en la emergencia cuando se compara con el uso selectivo del TCCC.
En una revisión posterior del año 2013 el mismo van Vugt R et al. y sobre 396 referen- cias de las que sólo se queda con 15 artículos completos y también sobre el impacto de la TCCC en pacientes sometidos a mecanismos de alto riesgo (excluye traumas penetrantes) concluye que aunque parece claro el valor sobre el diagnóstico de un TCCC inicial sobre un uso selectivo no puede asegurarse de manera definitiva su beneficio sobre la reducción de la mortalidad.
En ambas revisiones queda patente que la mayoría de los estudios tienen un diseño sub-óptimo lo que dificulta enormemente la extracción de conclusiones válidas.
Expuesta la manifiesta contradicción en los datos y la ausencia de conclusiones con nivel de evidencia suficiente, cada hospital deberá asumir y encontrar el equilibrio entre el riesgo de sobre-triage y la mortalidad potencialmente evitable.
Protocolos utilizados
Los estudios segmentados proporcionan más radiación que la obtenida por una hélice continua. Seleccionar un estudio dirigido por áreas de interés o segmentado no tiene fundamento en pacientes donde no hay evidencia de lesión.
Con obvias las ventajas de la transición del protocolo segmentado a un única hélice arterial seguida de otra en fase venosa portal abdominal porque evita superposiciones y resulta por tanto en menor radiación y además, acorta el tiempo de exploración.
Los protocolos de estudio varían para cada hospital aunque de manera sistemática se obtiene inicialmente un estudio basal del cráneo secuencial.
Ocasionalmente se obtiene otra hélice de la columna cervical también sin contraste pero Gunn recomienda (RCNA 2015 ) explorar el cuello completo incluyendo las estructuras vasculares como parte del protocolo de cuerpo completo.
No hay ninguna duda en la necesidad de obtener una hélice tras la administración intra- venosa de contraste aunque la discusión en cuanto a número y combinación de las fases permanece abierta.
La fase arterial proporciona información acerca de las lesiones vasculares contenidas o con extravasados.
Para el estudio de las estructuras vasculares torácicas y de la pelvis y en general de todas las lesiones vasculares resulta conveniente obtener una hélice en fase arterial. Soto et al. propone la adición selectiva de fase arterial cuando hay lesión pélvica significativa en la radiografía de pelvis o sospecha de lesión torácica vascular. La angioTC pélvica se obtiene a los 23sg, a los 30 sg el resto y a continuación, a los 70sg la fase portal abomi- no-pélvica. Puede incluir las extremidades en la misma hélice, si es preciso.
La fase arterial aislada no se contempla en ningún protocolo de abdomen, por su esca- so valor en la identificación de lesiones parenquimatosas, aporta un mapa vascular pero no excluye con seguridad el sangrado de origen arterial tardío, que puede aparecer en la fase venosa después de una arterial negativa, por ser intermitente, sometido a los cambios de TA, por vasoespasmo o por rapidez en la adquisición. La angioTC torácica dirigida se obtiene de manera exclusiva cuando hay sospecha de lesión vascular mediastínica o bien, integrada en el protocolo de cuerpo completo.
Si sólo se obtiene una fase es la fase venosa portal la más utilizada en los traumatismos abdominales por su sensibilidad y especificidad (93% y 100%) para reconocer lesiones parenquimatosas y sangrado activos.
La adición de una fase tardía permite valorar el comportamiento dinámico de los extrava- sados vasculares y también de la vía excretora. Ninguna de estas fases aporta información suficiente sobre el mapa arterial ni sobre lesiones vasculares como fistulas arteriovenosas, pseudoaneurismas, estenosis, lesiones intímales…… El “fenómeno de lavado” hace que un pseudoaneurisma pueda pasar desapercibido en la fase portal, con riesgo de hemorragia tardía inesperada cuando el paciente está de alta. Por ello se propone la adquisición de una fase arterial adicional durante el examen del abdomen.
La confianza diagnóstica de la combinación de las fases arterial y venosa, supera la suma de cada una de ellas por separado, ya que aporta una visión dinámica del comportamiento de las lesiones. Identifica con facilidad las lesiones vasculares, diferenciando cuando se trata de una lesión contenida de cuando se trata de un sangrado activo, y discrimina la mayor parte de las veces sangrado arterial de sangrado venoso con sus correspondientes implicaciones terapéuticas. Se valoran, sin embargo, parámetros adicionales para identificar cuándo y quien necesita embolización como el tamaño y el crecimiento de las áreas hemorrágicas en las distintas fases.
El reconocimiento del origen del sangrado en la angioTC de pelvis elimina la controversia terapéutica clásica entre los defensores de la fijación inicial y cuando no responde proceder a embolización y, quienes indican la embolización directa si se comprueba que el sangrado es de origen arterial.
Aunque el riesgo de la radiación hay que tenerlo en cuenta, sobre todo porque son pa- cientes jóvenes a quienes el estudio con TCCC inicial, sólo es el primero de muchos que vendrán a continuación, en un estudio reciente sobre 642 adultos vistos en un centro de trauma de nivel intermedio Laack et al, estimaron que la mortalidad relacionada con el trauma era 6 veces superior al riesgo de cáncer radio-indiucido. Se propone aplicar protocolos de baja dosis para todas las hélices adicionales a la obtenida en fase venosa portal como alternativa para minimizar el riesgo de lesión radio-inducida.
3. Protocolo de doble inyección
Los protocolos estándar administran una cantidad de contraste variable en función del peso del paciente y las características del equipo que varía entre 90 y 120cc a una velocidad entre 3-5ml/sg seguido de suero salino a la misma velocidad.
Con la finalidad de disminuir la dosis y obtener información sobre la perfusión visceral y del mapa arterial simultáneamente se han ideado los denominados protocolos split o de doble y triple inyección.
En esencia, consiste en introducir el contraste en dos o tres emboladas consecutivas, a diferente velocidad, con o sin pausa entre ambas y, siempre seguidas de la inyección de suero salino. Se adquiere una única hélice continua, con un retraso fijo de 50-60 sg. desde que empieza la primera inyección y que coincide con los 20-30 sg. de la segunda. De este modo podemos recoger la información de la fase portal correspondiente a la primera em- bolada y de la fase arterial de la segunda embolada
El resultado es que las vísceras, las venas y las arterias se opacifican más que en una fase portal normal, aunque las arterias viscerales realzan un poco menos que en una angio-TC. La aorta también alcanza menos atenuación que en una angioTC dirigida pero la imagen es diagnóstica. La representación de los órganos con exposición simultánea del árbol arterial, realmente proporciona una mejora significativa en diversos aspectos.
En el estudio comparativo de Beenen et al, (2015) entre el protocolo split y dos con- vencionales, uno de ellos con reposicionamiento de los brazos parece que se alcanza un promedio de calidad más alto en la imagen obtenida con el protocolo Split.
Las principales ventajas de estos protocolos es que incluyen todos los requerimientos de ambas fases para identificar tanto lesiones vasculares como parenquimatosas en un único pase lo que implica más rapidez y menos dosis de radiación que los de doble fase o segmentados. Hay que destacar además que es el único protocolo que con una única fase permitiría detectar pseudo-aneurismas.
En pacientes jóvenes, además, puede prevenir la necesidad de hélices adicionales ya que no es infrecuente que haya eliminación por la vía excretora simultáneamente lo que disminuye aún más la dosis de radiación.
Si se consigue ajustar adecuadamente el retraso en la adquisición del contraste con la duración de la última embolada, se eliminan o disminuyen los artefactos del contraste entrando por la VCS.
Como se generan un número menor de imágenes también hace más amigable la explo- ración para el radiólogo.
El principal inconveniente es que la cantidad de contraste utilizado es algo superior (145- 130cc) que en el protocolo estándar, especialmente cuando no se practica en una TCMD de 64.
Es cierto que, en sentido estricto, no diferencia hemorragia arterial de venosa, pero si detecta fácilmente el extravasado y pone en evidencia el sangrado arterial tardío. Figs 4, 5 y 6.
Mostramos tres protocolos diferentes:
El protocolo suizo que incluye 3 emboladas consecutivas (trifásico). La primera con 70ml a una velocidad de 3ml/sg, a continuación la segunda inyectando 8ml a 1ml/sg y la últi- ma con 75ml a 4ml/sg. La duración de los 3 bolos de contraste sumados sería de 23,3+8+ 18,75=50,55 sg. Utilizan un TC de 16 detectores y la hélice se lanza a los 50sg.
El protocolo de Israel. Ellos lo denominan protocolo revisado. Incluye 2 bolos. El primero con 80 ml a 3cc/sg y el segundo a 50ml a una velocidad de 4ml/sg después de una pausa de 13 segundos. La cantidad total de contraste son 130cc y la duración 26,6 +13+12,5=52,1sg. La hélice se dispara a los 75 sg porque utiliza una TC de 64 detectores.
Ambos terminan con una inyección de suero salino (30cc) a la misma velocidad que la anterior.
El protocolo Split bolus de Holanda utiliza 120 cc. La primera inyección es de 80ml a 4cc/sg (20sg) seguido de suero salino y a continuación 40 ml a 5ml/sg (8sg) también seguido de suero salino con obtención de la hélice a los 60 segundos de la primera inyección y a los 20 sg. de la segunda.
En cada hospital el protocolo debe ser adaptado a las características del inyector disponible ya que algunos no permiten pausas o no más de 3 emboladas diferentes lo que puede obligar a que la primera embolada se haya de administrar más lentamente.
La concentración del contraste utilizado es de 350 mg, la misma en los tres protocolos. En nuestro hospital lo hemos adaptado a una cantidad de 130cc repartidos de la siguiente forma:
En la primera embolada se inyectan 70 cc a una velocidad de 2ml/sg de tal modo o que la embolada dura 35 segundos; a continuación se administran los restantes 60cc a mayor velocidad (4ml/sg ) por lo que esta embolada dura 15 sg y finalmente el suero salino 30cc a la misma velocidad por lo que dura 7,5 segundos
La hélice se obtiene del cuerpo completo toraco-abdómino-pélvica a los 60 segundos, una vez el suero ha empujado y lavado la totalidad del sistema (fase portal de la primera embolada) y en fase arterial de las segunda (25 sg.) Hemos retrasado 5 sg mas la obtención de la hélice para evitar los artefactos que se producían por la entrada del contraste y porque a los 25 seg la fase arterial es muy buena tanto en el tórax como en el abdomen y la pelvis (25 -30sg).
En conclusión, parece que no hay dudas de que con determinados mecanismos de trau- ma existe riesgo de lesión que puede permanece oculta a la exploración clínica, a la de- tección de la radiología convencional o a la observación.
Que no hay consenso que recomiende con garantías que es seguro no practicar explo- ración alguna.
Que explorar a estos pacientes mediante radiología convencional no garantiza un diagnóstico correcto y conduce a más radiación adicional si finalmente se lleva a cabo el TCCC.
Que, en general, estamos ante un paciente joven, que es quien más frecuentemente sufre los accidentes, que además presenta escasos signos de lesión, por lo que parece recomendable minimizar la dosis tanto como sea posible. Y por otra parte repugna un poco someterle a varias hélices sin una buena justificación.
Por lo que se propone en primer lugar revisar y conocer cuidadosamente los mecanismos de riesgo, seguir investigando la existencia de factores que puedan predecir que el TCCC sea patológico y que si se lleva a cabo un TCCC que sea con una única hélice y con protocolo de doble inyección.
4. Bibliografía
- Chung JH, Cox CW, Mohammed TL, Kirsch J, Brown K, Dyer DS et ACR appropria- teness criteria blunt chest trauma. J Am Coll Radiol. 2014;11(4):345-51.
- ACR Appropriateness Criteria® blunt abdominal trauma. [online publication]. Reston (VA): American College of Radiology (ACR);
- ACR Appropriateness Criteria® suspected spine trauma. [online publication]. Reston (VA): American College of Radiology (ACR);
- Hilty MP, Behrendt I, Benneker LM, Martinolli L, Stoupis C, Buggy DJ, Zimmermann H, Exadaktylos Pelvic radiography in ATLS algorithms: A diminishing role? World J Emerg Surg. 2008 Mar 4;3:11.
- Huber-Wagner S, Biberthaler P, Häberle S, Wierer M, Dobritz M, Rummeny E, van Griensven M, Kanz KG, Lefering R; Trauma Register DGUWhole-Body CT in Haemodyna- mically Unstable Severely Injured Patients – A Retrospective, Multicentre PLoS One. 2013:24;8(7)
- Sierink JC, Saltzherr TP, Beenen LF, Luitse JS, Hollmann MW, Reitsma JB, Et al. A multicenter, randomized controlled trial of immediate total-body CT scanning in trauma pa- tients (REACT-2).BMC Emerg Med. 2012 Mar 30; 12:4. Epub 2012 Mar
- Paffrath T, Lefering R, Flohe S. How to define severely injured patients?—An Injury Severity Score (ISS) based approach alone is not sufficient Injury, J. Care Injured 45S (2014) S64–S69.
- Kaiser ML, Whealon MD, Barrios C Jr, Dobson SC, Malinoski DJ, Dolich MO, Lekawa ME, Hoyt DB, Cinat ME. Risk Factors for Traumatic Injury Findings on Thoracic Compu- ted Tomography Among Patients With Blunt Trauma Having a Normal Chest Arch Surg. 2011;146(4):45963.
- Salim A, Sangthong B, Martin M, Brown C, Plurad D, Demetriades D. Whole Body Imaging in Blunt Multisystem Trauma Patients Without Obvious Signs of Injury Results of a Prospective Study Arch Surg. 2006;141(5):468-73
- Millo NZ, Plewes C, Rowe BH, Low G. Appropriatenesof CT of the chest, abdomen, and pelvis in motorized blunt force trauma patients without signs of significant Am J Roentgenol 2011;197(6):1393–8.
- Hutter M, Woltmann A, Hierholzer C, Gärtner C, Bühren V, Stengel Association be- tween a single-pass whole-body computed tomography policy and survival after blunt major trauma: a retrospective cohort study. Scand J Trauma Resusc Emerg Med. 2011;19(73):2-9.
- Van Vugt R, Keus F, Kool D, Deunk J, Edwards M. Selective computed tomography (CT) versus routine thoracoabdominal CT for high-energy blunt-trauma patients. Cochrane Database Syst Rev 2013;(12):CD009743.
- Van Vugt R, Kool DR, Deunk J, Edwards MJ. Effects on mortality, treatment, and time management as a result of routine use of total body computed tomography in blunt high-energy trauma patients. J Trauma Acute Care Surg 2012;72(3):553–9.
- Soto JA, Anderson Multidetector CT of Blunt Abdominal Trauma Radiology. 2012; 265: 678-93.
- Laack TA, Thompson KM, Kofler JM, Bellolio MF, Sawyer MD, Laack NN. Compari- son of trauma mortality and estimated cancer mortality from computed tomography during initial evaluation of intermediate-risk trauma patients.J Trauma. 2011;70(6):1362-5.
- Beenen LF, Sierink JC, Kolkman S, Nio CY, Saltzherr TP, Dijkgraaf MG et al. Split bolus technique in polytrauma: a prospective study on scan protocols for trauma analysis. Acta Radiol. 2015;56(7):873-80.
- Yaniv G, Portnoy O, Simon D, Bader S, Konen E, Guranda Revised protocol for who- le-body CT for multi-trauma patients applying triphasic injection followed by a single-pass scan on a 64-MDCT.Clin Radiol. 2013;68(7):668-75
- Loupatatzis C, Schindera S, Gralla J, Hoppe H, Bittner J, Schröder R, et al. Who- le-body computed tomography for multiple traumas using a triphasic injection protocol. Eur Radiol. 2008;18(6):1206-14
- Gunn ML, Kool DR, and Lehnert BE. Improving Outcomes in the Patient with Polytrauma A Review of the Role of Whole-Body Computed Radiol Clin North Am. 2015;53(4):639-56,
- Surendran A, Mori A, Varma DK, Gruen RL. Systematic review of the benefits and harms of whole-body computed tomography in the early management of multitrauma pa- tients: are we getting the whole picture? J Trauma Acute Care 2014;76(4):1122-30.
5. Figuras
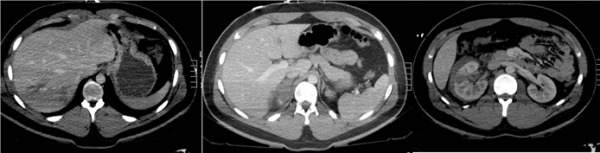
Figura 1: Varón de 18 años que sufre un accidente de moto. A la llegada presenta Glasgow 15, TA 14/6 86lpm Sat O2 100% Exploración leve dolor en HCD.
Cortes axiales del abdomen superior de TCCC con protocolo de doble inyección se observan diversas lesiones que cursan sin líquido libre:
Se identifican laceraciones hepáticas en segmentos VI y VII sin lesión vascular ni hemoperitoneo. Hematoma suprarrenal derecho. Laceración renal que atraviesa todo el parénquima hasta alcanzar el seno renal (grado IV) con hema- toma-urinoma perirrenal. En fase tardía (no mostrada) muestra extravasación de contraste de la vía excretora
La evolución fue favorable con tratamiento conservador.
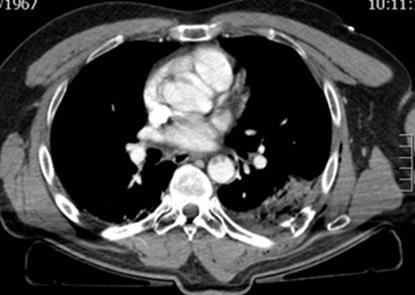
Figura 2: Varón de 47 años que sufre accidente de moto sin pérdida de conciencia ni lesiones traumatológicas “aparentes “Refiere dolor mecánico en hemitorax izquierdo.
En la exploración TCCC con protocolo de doble inyección se observan: Fracturas costales del 1ª al 9ª arcos costales izquierdos, lengüeta de neumotórax ipsilateral, contusión parenquimatosa. Hay un hematoma suprarrenal izquierda (no mostrado).
En la ventana de mediastino se observan nítidamente unos trombos murales <1cm en aorta torácica descendente que corresponden a una lesión intimal aórtica grado 1. No hay hematoma mediastínico. Evoluciona favorablemente des- apareciendo a los 7 días.

Figura 3: Varón de 47 años con quemadura por electrocución en muñeca derecha (4%) y pierna izquierda (2%). Bajo nivel de conciencia (TC cráneo normal). Estable TA 13/9, 58lmp, sat O2 100%. Requiere intubación por la depresión respiratoria debida al mórfico para el control del dolor.
Corte axial del tórax de TCCC con protocolo de doble inyección (a). Presenta un pequeño neumotórax izquierdo y una lengüeta de derrame pleural bilateral. Radiografía de tórax (b) La técnica de la radiografía de tórax portátil (el seno costofrénico izquierdo está cortado) dificulta el reconocimiento del neumotórax. Resulta imprescindible reconocer pequeños neumotórax antes de la intubación para que no se transformen en neumotórax a tensión con la ventilación mecánica.

Figura 4: Varón 67 años con accidente de tráfico. La moto que conduce a 30KM /h choca contra la puerta de un coche que se abre. Está consciente y estable (TA 15/9) 100 lmp, sat O2 95%. Refiere dolor a la palpación abdominal. No se detecta irritación peritoneal.
Cortes axiales del abdomen superior de una TCCC con protocolo de doble inyección. Se observa adecuada homogeneidad de las vísceras sólidas. Se reconoce fácilmente el hemoperitoneo rodeando la curvatura mayor, en el espacio subhepatico, periesplenico. También se identifica un coágulo centinela en el hematoma periesplenico. En imagen B se muestra la laceración esplénica y la presencia de extravasado activo con una atenuación semejante a la de las estructu- ras arteriales vecinas indicando que se trata de un sangrado arterial. Hay fracturas costales del 4º al 7ª arcos laterales izquierdos.
En la cirugía se comprueba la rotura esplénica que afecta al hilio con sangrado arterial y, hemoperitoneo en todos los cuadrantes.
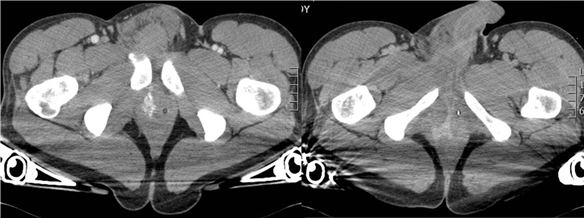
Figura 5: Varón de 39 años que sufre accidente de tráfico en moto Sienta que la moro patina y pierde el control.
Consciente y orientado estable, TA 13/9, 84lpm, saturación de O2 98%.
Cortes axiales de la pelvis de TCCC, tras la administración intravenosa de contraste con protocolo de doble inyección y fase tardía.
Se identifica una fractura pélvica con diástasis de pubis y una fractura longitudinal del ala sacra izquierda. Extenso hematoma que alcanza rodeando la raíz del pene. En íntimo contacto con las diástasis de pubis se observa un extravasado de contraste con una atenuación semejante a la de las arterias femorales muy sugestivo de sangrado activo de origen arterial. En la fase tardía el extravasado aumenta en tamaño y disminuye en atenuación. En la propia sala de vascular se procede a la fijación de la fractura y a la embolización percutánea que controla el sangrado de inmediato.
No se muestran las fracturas de las apófisis espinosas D11, D12 y de la transversa L1 izquierda.
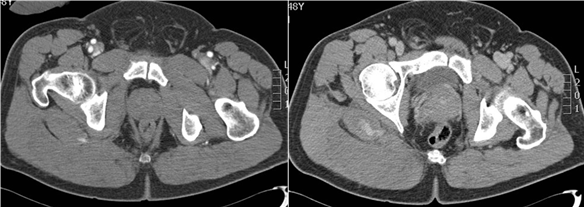
Figura 6: Varón de 48 años que sufre caída accidental de escalera (2metros) intentando cambiar una bombilla.
En la exploración clínica la TA 12/7, 62 lpm, sat O2 100%, Hg 14,6. Manifiesta sentir dolor en hemitórax derecho y glúteo.
Cortes axiales de la pelvis tras la administración intravenosa de contraste con protocolo de doble inyección y en fase tardía. Hay un extenso hematoma infiltrando los glúteos derechos con un foco de extravasación de contraste que aumenta de tamaño, disminuyendo de atenuación en la fase tardía. Se trata mediante embolización percutánea de la arteria glútea derecha

